Содержание статьи:
- Причины и факторы риска
- Классификация
- Симптомы абсцессов
- Возможные осложнения
- Диагностика абсцессов
- Методы лечения
- Прогноз и профилактика
Абсцесс — это гнойное воспаление, отграниченное от окружающих тканей капсулой. Появляется в любых тканях
тела человека — подкожная клетчатка, мышцы, кости, внутренние органы. Формирование гнойника связано с
проникновением инфекции в ткани на фоне ослабления местных и общих защитных факторов. Лечение проводят
консервативными и хирургическими методами Источник:
Абсцессы мягких тканей: этиология, патогенез, диагностика и лечение.
Шабалина Н.В., Смирнова И.А., Гусева О.А. Медицинский совет. 2019. №2. с.65-69.
Причины и факторы риска
Причина возникновения абсцессов — локальное размножение в тканях гноеродных бактерий. Типичные возбудители болезни:
- стафилококки и стрептококки;
- кишечная палочка;
- гонококки;
- пневмококки;
- клостридии.
Реже абсцессы имеют грибковое происхождение, их вызывают дрожжевые грибки, актиномицеты.
С возбудителями инфекций человек контактирует постоянно, однако болезнь возникает не у всех. Для размножения бактерий в тканях требуются благоприятные условия, и их обеспечивают факторы риска:
- снижение местного и общего иммунитета;
- пагубное употребление алкоголя, сигарет;
- сахарный диабет;
- хронические болезни пищеварительной, дыхательной, эндокринной систем;
- очаги хронической инфекции — тонзиллит, гайморит, кариес;
- частые травмы кожи и мягких тканей;
- несоблюдение личной и пищевой гигиены.
Абсцессы возникают как самостоятельное заболевание, либо как осложнение травмы или системной инфекции.
Классификация
Абсцессы классифицируют для удобства формулировки диагноза, подбора лечения. Классификация строится на различных признаках: причины развития болезни, характер воспалительного процесса и особенности его течения.
По этиологии абсцессы бывают:
- септические — наиболее распространены, причиной развития служат различные инфекции;
- асептические — возникают в стерильных условиях, вызваны механическим, термическим или химическим повреждением тканей.
По типу инфекционного возбудителя различают абсцессы:
- стафилококковые;
- стрептококковые;
- клостридиальные;
- колибациллярные;
- гонококковые;
- сифилитические;
- бруцеллезные;
- туберкулезные;
- грибковые;
- паразитарные.
По механизму появления различают следующие виды абсцессов:
- метастатические — появляются в результате распространения инфекции из первичного гнойника;
- контактные — воспаление переходит с одного органа на соседние;
- травматические — возникают в месте повреждения тканей в результате проникновения инфекции в рану;
- криптогенные — механизм развития неясен.
По расположению в теле абсцессы бывают поверхностные, которые образуются под кожей, в жировой клетчатке и мышцах, и глубокие — во внутренних органах. Места локализации глубоких гнойников:
- головной мозг;
- миндалины;
- легкие;
- печень, поджелудочная железа;
- кишечник;
- матка, яичники, предстательная железа;
- кости и суставы.
По длительности течения воспалительного процесса различают:
- острый абсцесс — существует до 1 месяца, заканчивается полным выздоровлением;
- хронический — волнообразное течение с периодами обострения и ремиссии.
Симптомы абсцессов
Клиническая картина болезни зависит от количества и места расположения гнойных нарывов, изначального состояния здоровья человека. Общее самочувствие страдает при множественных гнойниках, у ослабленных пациентов:
- недомогание, утомляемость, ломота в теле;
- лихорадка до 38-39 градусов;
- тошнота, головные боли.
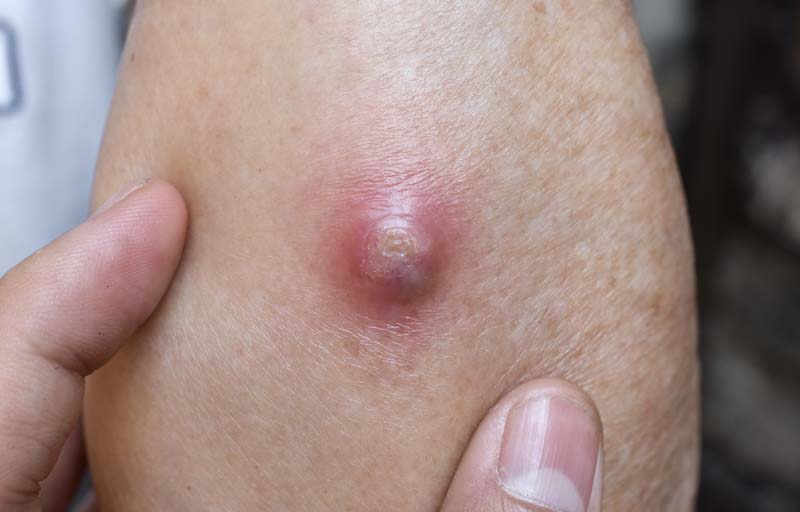
Местные симптомы выражены в большей степени при поверхностно расположенных абсцессах. Гнойник выглядит как красная или бордовая припухлость кожи. Характерный признак — флюктуация, передвижение жидкого содержимого внутри гнойной полости при надавливании. Проявления глубоких абсцессов стерты, человека беспокоит неопределенная боль в области расположения гнойного процесса.
Абсцессы не заразны, не передаются от человека к человеку. Однако при прорыве гнойника возможно
распространение бактерий и грибков с развитием у контактных людей различных инфекционных
заболеваний Источник:
Абсцессы и флегмоны
мягких тканей: современные подходы к диагностике и лечению. Белоусов А.Е., Мартыненко Д.В.,
Будько А.А. Медицинский альманах. 2018. Том 53. №4. с.61-64.

Возможные осложнения
Множественные абсцессы, отсроченное лечение повышают риск развития осложнений. Неблагоприятные последствия зависят от локализации гнойников:
- флегмона — диффузное нагноение мягких тканей;
- остеомиелит — образование гнойников в костях;
- перитонит — прорыв гноя в брюшную полость;
- медиастинит — прорыв гноя в пространство между легкими и сердцем;
- менингоэнцефалит — воспаление головного мозга и его оболочек;
- неврит — воспаление нервных волокон;
- наружное или внутреннее кровотечение при гнойном расплавлении кровеносных сосудов.
Профилактика осложнений заключается в неотложном проведении хирургического и консервативного лечения, предотвращении перехода абсцесса в хроническую форму.
Диагностика абсцессов
Диагностика абсцессов заключается в осмотре пораженного участка тела и поиске причинного фактора. Для этого используют инструментальные и лабораторные методы обследования. Перед назначением анализов врач собирает у пациента анамнез:
- как давно появились симптомы болезни;
- как менялось самочувствие по мере прогрессирования абсцесса;
- особенности питания, образа жизни больного;
- особенности профессиональной деятельности;
- наличие хронических заболеваний.
Визуальный осмотр информативен только при поверхностном расположении гнойника. Врач увидит подкожную припухлость с отеком и покраснением кожи вокруг. На ощупь припухлость эластичная и подвижная. Надавливание на нее сопровождается болезненностью.
Лабораторные анализы дают информацию о происхождении абсцесса, степени его влияния на организм:
- общий анализ крови — подъем СОЭ более 20 мм/час, уровня лейкоцитов более 10х109/литр;
- общий анализ мочи — бактерии, кровь, лейкоциты;
- биохимический анализ крови — подъем уровня СРБ более 30 мг/литр, уровня глюкозы более 6 ммоль/литр;
- исследование гормонального профиля;
- определение иммунограммы;
- исследование крови на ВИЧ, вирусные гепатиты В и С;
- посев крови на стерильность;
- анализ кала на микрофлору и яйца гельминтов.
Инструментальное обследование проводят для уточнения локализации гнойников:
Методы лечения
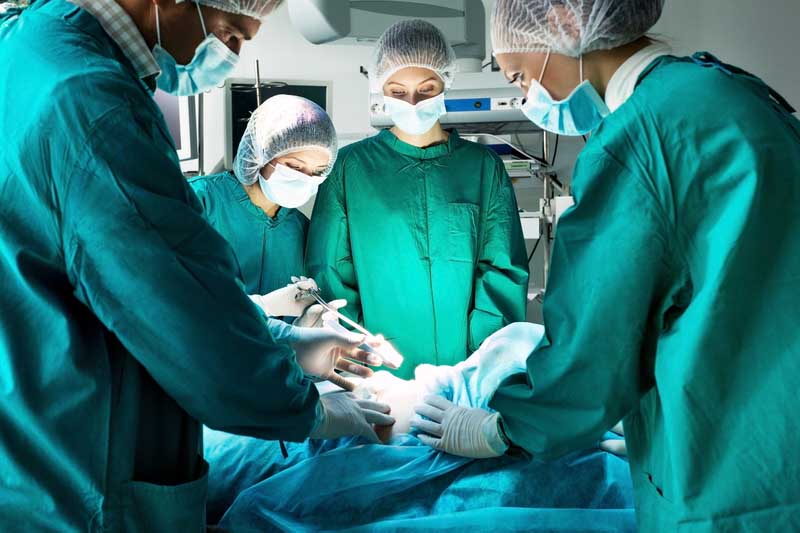
Основной метод лечения абсцессов — хирургический. Консервативную терапию назначают при наличии противопоказаний к операции, в качестве вспомогательного метода лечения.
Лекарственная терапия включает следующие группы препаратов:
- антибиотики в таблетках или инъекциях с учетом вида возбудителя;
- противовоспалительные средства;
- местные антисептики;
- заживляющие средства;
- средства для инфузионной терапии — раствор глюкозы, натрия хлорида Источник:
Абсцессы мягких тканей: этиология, патогенез и методы лечения. Костюкевич В.В., Шишкина Л.В. Медицинский журнал. 2018. №1. с.66-69.
Физиопроцедуры показаны в периоде реабилитации:
- магнитотерапия;
- УВЧ;
- электрофорез;
- ультразвуковая санация гнойников.
Показанием к операции служит отсутствие эффекта от консервативной терапии в течение двух суток. Операция противопоказана при тяжелом состоянии пациента, декомпенсированном сахарном диабете, выраженной сердечной недостаточности. В таких случаях сначала проводят консервативное лечение абсцесса, коррекцию фоновых заболеваний.
Этапы операции:
- обезболивание;
- обработка операционного поля антисептиком;
- вскрытие гнойника;
- промывание полости антисептиком;
- установка дренажной трубки для выведения гноя;
- наложение отсроченных швов;
- удаление дренажной трубки через 2-3 дня;
- наложение заключительных швов.
Швы окончательно заживают на 10-14 день, после этого пациент должен обратиться к хирургу на контрольный
осмотр Источник:
Гнойно-воспалительные
заболевания - актуальные проблемы хирургии. Земсков М.А., Хорошилов А.А., Ильина Е.М., Домнич
О.А. Вестник экспериментальной и клинической хирургии. 2011. №24. с.468–472.
Прогноз и профилактика
При своевременном комплексном лечении острых абсцессов прогноз благоприятный, наступает полное выздоровление. Однако при продолжающемся воздействии причинных факторов гнойники могут формироваться снова. Для хронического течения болезни характерны периодические обострения, окончательного заживления абсцессов не происходит. Пациенты с рецидивирующими абсцессами должны находиться под наблюдением иммунолога, инфекциониста, хирурга.
Профилактика появления абсцессов заключается в устранении факторов риска:
- здоровый образ жизни, отказ от курения и употребления алкоголя;
- укрепление иммунитета;
- регулярные занятия спортом;
- рациональное сбалансированное питание;
- защита от профессиональных вредностей;
- тщательное соблюдение личной гигиены;
- санация очагов хронической инфекции;
- предупреждение травм;
- лечение хронических заболеваний.
Источники:
- Гнойно-воспалительные заболевания - актуальные проблемы хирургии. Земсков М.А., Хорошилов А.А., Ильина Е.М., Домнич О.А. Вестник экспериментальной и клинической хирургии. 2011. №24. с.468–472
- Абсцессы мягких тканей: этиология, патогенез, диагностика и лечение. Шабалина Н.В., Смирнова И.А., Гусева О.А. Медицинский совет. 2019. №2. с.65-69
- Абсцессы и флегмоны мягких тканей: современные подходы к диагностике и лечению. Белоусов А.Е., Мартыненко Д.В., Будько А.А. Медицинский альманах. 2018. Том 53. №4. с.61-64
- Абсцессы мягких тканей: клиника, диагностика и лечение. Лебедев А.А., Луценко М.А. Журнал инфектологии. 2017. №9. с.38-44
- Абсцессы мягких тканей: этиология, патогенез и методы лечения. Костюкевич В.В., Шишкина Л.В. Медицинский журнал. 2018. №1. с.66-69































































 1415
1415



































































