Содержание статьи:
- Этиология панариция
- Пути заражения и факторы риска
- Классификация
- Симптомы
- Возможные осложнения
- Когда следует обратиться к врачу
- Диагностика
- Лечение
- Профилактика
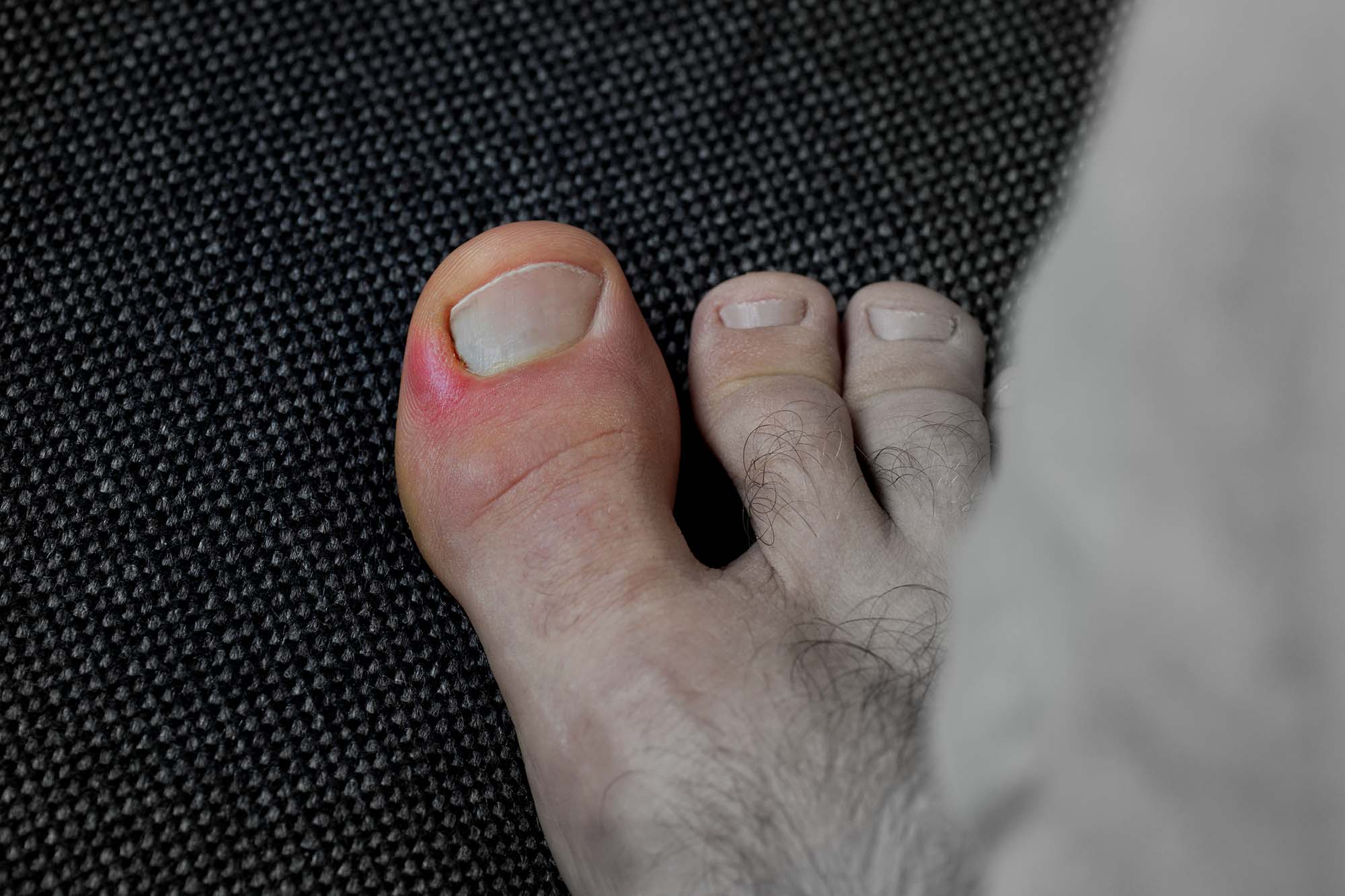
Панариций — это гнойно-воспалительное заболевание пальцев. Чаще всего она поражает пальцы на руках, но иногда атакует пальцы ног. Это одна из самых распространенных болезней в гнойной хирургии: на ее долю приходится более 45% от всех случаев обращения к хирургу. Заболевание панариций встречается как у взрослых, так и у детей.
Этиология панариция
Заболевание развивается при попадании патогенного микроорганизма в раневую поверхность кожи. Чаще всего возбудителем болезни становится золотистый стрептококк, кишечная палочка и протей. Иногда микрофлора в гнойном очаге представлена тремя и более микроорганизмами. В подавляющем большинстве случаев инфицирование происходит через мелкие колотые раны и занозы. Источник:
Особенности микрофлоры гнойной раны у больных с панарицие. Щербатых А.В., Крайнюков П.Е., Мазур М.В., Плюта Н.С. Acta Biomedica Scientifica. 2005. №3. с.274-275 Самые распространенные причины развития панариция:
- порез, ссадина, трещина;
- первичный и вторичный иммунодефицит;
- мацерация;
- заусеница;
- вросший ноготь, особенно при неправильном подстригании и неправильном анатомическом строении ногтевой пластины.
Пути заражения и факторы риска
Многие люди ошибочно считают, что панариций заразен. На самом деле, эта болезнь не передается от человека к человеку даже при близком контакте. Заражение происходит только при инфицировании раны патогенным микроорганизмом, который провоцирует развитие воспалительного и гнойного процессов. Источник:
Лечение больных с гнойными заболеваниями пальцев кисти. Крайнюков П.Е., Щербатых А.В., Калашников В.И. БМЖ. 2006. №5. с.18-22
Основные факторы риска, повышающие вероятность развития панариция:
- несоблюдение правил личной гигиены;
- работа в условиях высокой влажности;
- регулярный контакт с агрессивными химикатами;
- частые переохлаждения;
- курение;
- неправильный уход за ногтями: травмирование при подстригании, маникюр и педикюр у мастеров, не соблюдающих правила септики и антисептики;
- эндокринные заболевания в анамнезе, особенно сахарный диабет 2-го типа;
- гиповитаминоз;
- болезни, связанные с обменом веществ.
Заболевание чаще встречается у детей и пожилых людей.

Классификация
Поверхностные формы панариция:
- Кожный — скопление гноя между эпидермисом и кожей. При этом появляется характерный пузырь с гнойным содержимым.
- Подкожный — гнойно-воспалительный процесс в подкожной клетчатке. Развивается на фоне травмы кожи. Из-за сотообразного строения подкожной клетчатки быстро нарастает внутритканевое давление и развивается некроз тканей.
- Подногтевой — скопление гноя под ногтевой пластиной. Чаще всего развивается как осложнение гнойного процесса при паронихии.
- Околоногтевого валика — острый гнойно-воспалительный процесс в тканях, окружающих зону роста ногтя.
Глубокие формы панариция:
- Костный — возникает на фоне деструкции костей пальцев. Проявляется отеком тканей с флюктуацией, покраснением и сильной болью.
- Сухожильный — скопление гноя в узком пространстве сухожильного влагалища. Развивается при первичной травме сухожилий мышц-сгибателей.
- Суставной — осложнение подкожного и сухожильного панариция. Первично развивается только при поражении межфаланговых суставов. Проявляется болью, отеком и покраснением кожи. Движения пальцами становятся болезненными и ограниченными.
- Костно-суставной — чаще всего становится следствием суставного панариция. Отличается патологической боковой подвижностью и крепитацией в суставе.
- Пандактилит — самая тяжелая форма панариция. Поражаются все анатомические структуры пальцев, из-за чего в большинстве случаев единственным вариантом лечения становится ампутация.
Выделяют следующие стадии панариция:
- Серозная. На этой стадии возможно консервативное лечение. Для терапии применяются лекарственные препараты, перевязки и физиотерапия.
- Гнойная. Отличается образованием гнойного очага и интенсивным воспалительным процессом. На этом этапе болезни консервативная терапия неэффективна, поэтому проводится хирургическое лечение.
Симптомы
Симптомы панариция меняются в зависимости от типа заболевания и степени его тяжести. Общие признаки, характерные для всех форм болезни:
- болезненность в зоне около ногтя, которая усиливается при нажатии и движении пальцем;
- покраснение кожи в области пальца или ногтя;
- локальный или распространенный на смежные области отек;
- ограничение подвижности кисти и пальцев;
- нагноение;
- жжение или покалывание в пальцах или области ногтя;
- повышенная чувствительность к температуре — больные могут испытывать чувство дискомфорта в ответ на холод или тепло.
В зависимости от типа панариция, симптомы могут быть более специфическими. Например, при подкожном панариции обычно наблюдается более сильный отек, в то время как при подногтевой форме на первый план выходит увеличение ногтя.

Возможные осложнения
Не все знают, опасен ли панариций и какие осложнения он может вызвать. Главная опасность этого заболевания заключается в распространении гнойно-воспалительного процесса. Без своевременного лечения в патологический процесс вовлекаются суставы, сухожилия и кости. В таком случае возможно только хирургическое лечение. В некоторых случаях спасти палец не удается. Тогда проводят ампутацию.
Самые распространенные осложнения панариция:
- абсцесс — ограниченное скопление гноя, может распространиться на соседние участки кожи;
- остеомиелит — серьезное инфекционное поражение костей;
- сепсис — тяжелое инфекционное заболевание, возникающее при попадании инфекции в кровоток и ее распространении по другим органам;
- потеря ногтя — отмирание ногтевого ложа и отторжение ногтя;
- хронический панариций — рецидивы заболевания даже после завершенного курса лечения.
Когда следует обратиться к врачу
Обратиться к врачу необходимо при выявлении хотя бы одного из описанных выше клинических симптомов. Именно ранняя диагностика обеспечивает полноценное лечение без осложнений и перехода болезни в хроническую форму.
Диагностикой и лечением панариция занимается травматолог и хирург. Только квалифицированный врач может рассказать, как избавиться от панариция правильно и безопасно для здоровья. Самолечение в этом случае будет не просто неэффективным, но и опасным.
Диагностика
На первом приеме врач проводит:
- Опрос. Доктор уточняет жалобы, время и особенности появления симптомов. Обязательно уточняет, что предшествовало появлению проблемы: маникюр или педикюр, заноза, домашнее обрезание ногтей, травма и прочее.
- Осмотр. Врач визуально оценивает состояние ногтевых пластин и окружающих кожных покровов, отмечает покраснение и отечность кожи, проверяет подвижность и амплитуду движений пальцев.
- Пальпация. При пальпации отмечается отечность и резкое усиление болезненности.
В большинстве случаев диагноз панариций устанавливается уже после первого посещения врача. Но для более точной диагностики и выбора оптимальной тактики лечения больному могут назначить дополнительные методы исследования:
- Рентгенография. При подозрении на остеомиелит назначат рентген пальца или кисти.
- Ультразвуковое исследование. УЗИ позволяет определить глубину поражения тканей.
- Магнитно-резонансная томография (МРТ). Применяется для дифференциальной диагностики, детального изучения костей и мягких тканей.
- Бактериальный посев гнойного содержимого. Используется для выявления конкретного типа бактерий, вызывающих инфекцию, а также для определения чувствительности выявленной бактерии к конкретному антибиотику. Источник:
Современные аспекты диагностики и лечения гнойных заболеваний верхней конечности. Симбирцев С.А., Трунин Е.М., Конычев А.В., Рутенбург Д.Г., Кокорин К.В., Леонтьев В.А. Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. 2010. №2. с.35-41
Лабораторные анализы применяются для подтверждения воспалительного процесса и оценки работы внутренних органов:
- общий и биохимический анализ крови;
- общий анализ мочи;
- развернутая лейкоцитарная формула;
- С-реактивный белок.
Лечение

Тактика лечения панариция зависит от формы и степени тяжести заболевания. Консервативная терапия направлена на устранение клинических симптомов, улучшение самочувствия больного и профилактику осложнений. Источник:
К вопросу о консервативном лечении панариция. Петрушин А.Л. Пермский медицинский журнал. 2010. №3. с.28-32 Она включает:
- Прием лекарственных препаратов. В зависимости от особенностей клинического случая применяются:
- антибиотики — для устранения бактериальной инфекции;
- нестероидные противовоспалительные средства (НПВС) — для угнетения отека, воспаления и боли.
- Компрессы с антисептиком. Антисептические средства уничтожают патогенную флору и очищают рану.
- Физиотерапия. Физиотерапевтические процедуры оказывают обезболивающий, противовоспалительный, противоотечный и регенерирующий эффекты.
Хирургическое вмешательство обычно проводят в следующих случаях:
- наличие гнойного скопления или абсцесса;
- распространение инфекции на более глубокие ткани, сухожилия или кости Источник:
Оптимизация комплексного лечения панариция в условиях хирургического стационара. Фролов А.П., Миронов В.И., Казакова Т.В., Данчинов В.М. Acta Biomedica Scientifica. 2005. №3. с.261-262; - сильная пульсирующая боль;
- нарушение кровообращения в пальце.
При подногтевом панариции удаляют часть пораженного ногтя или всю ногтевую пластину. Суставной панариций предполагает проведение артротомии — вскрытия суставной полости с удалением гнойного содержимого. При тяжелом течении болезни и вовлечении глубоких слоев может потребоваться ампутация пальца.

Профилактика
Панариций развивается из-за инфицирования раны патогенным микроорганизмом. Поэтому профилактика болезни направлена на сохранение целостности кожных покровов, ограничение контактов с потенциальными возбудителями заболевания и повышение иммунной защиты организма. Профилактика включает:
- Поддержание личной гигиены и регулярное мытье рук. Важно мыть руки после каждого посещения туалета, после улицы и контакта с любым потенциально зараженным предметом. Для уменьшения риска панариция на ногах необходимо носить чистые и сухие носки, а также обувь, которая подходит по размеру.
- Минимизация травм и повреждений. Важно не травмировать кожу рук и ног, особенно кутикулу и ногтевую пластину.
- Укрепление иммунитета. Для поддержания иммунитета рекомендуется: употреблять здоровую пищу, заниматься физической активностью и спать не менее 8 часов в сутки.
- Минимизация посещений мест общественного пользования. При посещении бассейнов, душевых, саун и других мест общественного пользования следует носить с собой личные средства гигиены (например, тапочки, полотенца, мыло) и не допускать контакта голой кожи с поверхностями, которые могут быть загрязнены.
- Лечение мелких повреждений кожи. При наличии царапины, пореза или другого повреждения кожи необходимо сразу обработать рану антисептиком. Если ранка не заживает, необходимо сразу обратиться к врачу.

Источники:
- К вопросу о консервативном лечении панариция. Петрушин А.Л. Пермский медицинский журнал. 2010. №3. с.28-32
- Особенности микрофлоры гнойной раны у больных с панарицие. Щербатых А.В., Крайнюков П.Е., Мазур М.В., Плюта Н.С. Acta Biomedica Scientifica. 2005. №3. с.274-275
- Лечение больных с гнойными заболеваниями пальцев кисти. Крайнюков П.Е., Щербатых А.В., Калашников В.И. БМЖ. 2006. №5. с.18-22
- Современные аспекты диагностики и лечения гнойных заболеваний верхней конечности. Симбирцев С.А., Трунин Е.М., Конычев А.В., Рутенбург Д.Г., Кокорин К.В., Леонтьев В.А. Вестник Северо-Западного государственного медицинского университета им. И.И. Мечникова. 2010. №2. с.35-41
- Оптимизация комплексного лечения панариция в условиях хирургического стационара. Фролов А.П., Миронов В.И., Казакова Т.В., Данчинов В.М. Acta Biomedica Scientifica. 2005. №3. с.261-262









































 23887
23887


































































