Содержание статьи:
- Причины и факторы риска
- Патогенез
- Классификация заболевания
- Симптомы цервицита
- Возможные осложнения
- Цервицит и беременность
- Диагностика
- Методы лечения цервицита
- Прогноз и профилактика
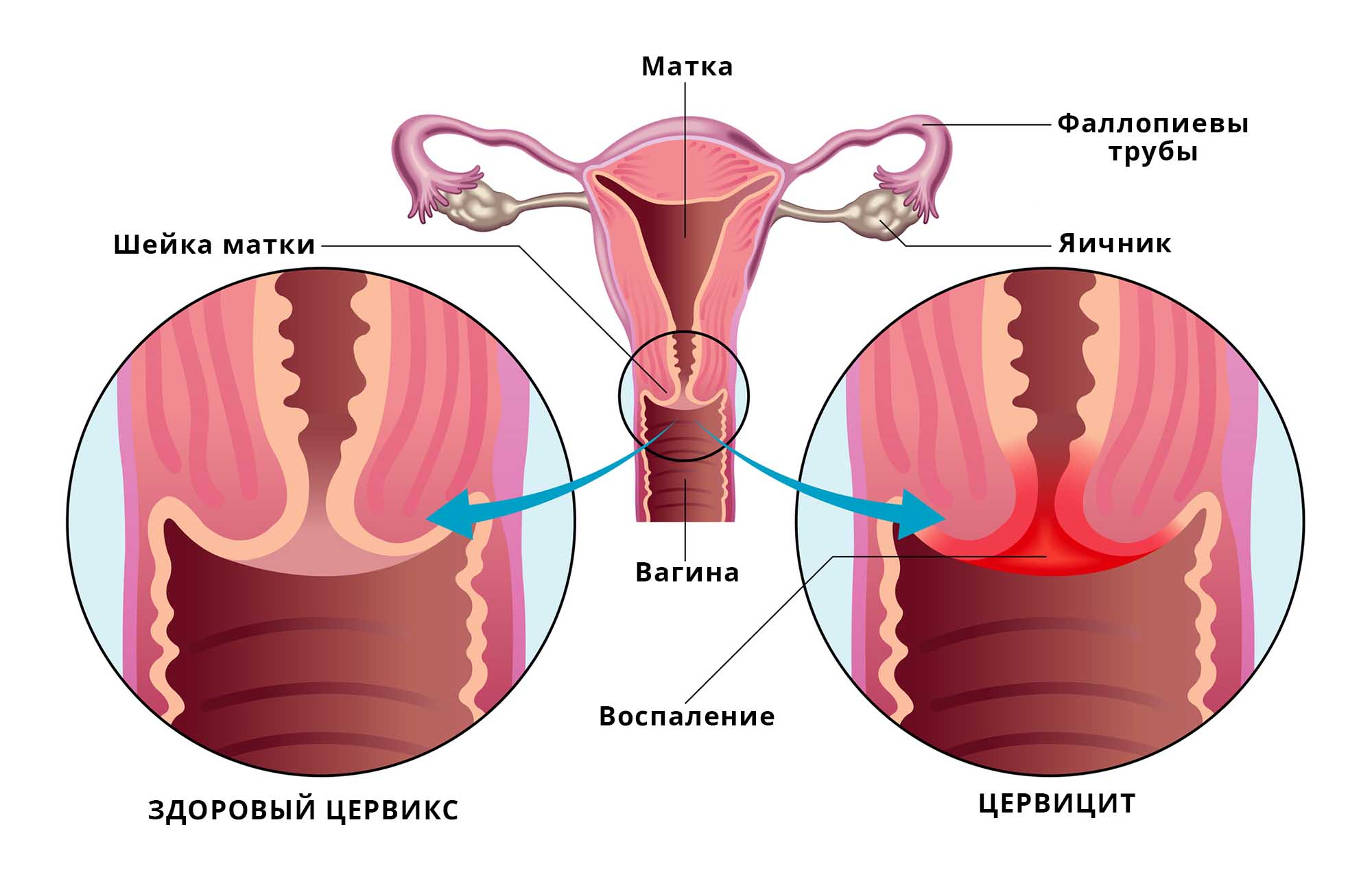
Цервицит — это воспаление слизистой оболочки, выстилающей изнутри канал шейки матки. Причиной заболевания в большинстве случаев выступают различные бактерии и вирусы, реже воспаление имеет неинфекционное происхождение. Цервицит диагностируют у 10-45% женщин в разные периоды их жизни, как в подростковом, так и в пожилом возрасте Источник:
Цервициты - нерешенная проблема гинекологии. Бебнева Т.М., Оразов М.Р., Костин И.Н. Доктор.Ру. 2018. №6. с.34-39.
Причины и факторы риска
Основная причина возникновения воспалительного процесса в шейке матки — инфицирование патогенными микроорганизмами:
- неспецифические бактерии — стафилококки, стрептококки, кишечная палочка;
- специфические бактерии — гонококки, трихомонады, хламидии, бледная трепонема;
- вирус герпеса, цитомегаловирус, вирус папилломы человека;
- дрожжевые грибки.
Реже воспаление возникает под влиянием неинфекционных причин. Среди них:
- аллергия на презервативы или средства для интимной гигиены;
- доброкачественные и злокачественные опухоли женских половых органов;
- некоторые системные заболевания соединительной ткани;
- патологическое или возрастное снижение уровня эстрогенов.
Инфицирование патогенными бактериями и другие воздействия на слизистую оболочку цервикального канала приводит к развитию воспаления не у каждой женщины. Вероятность возникновения заболевания повышается при наличии факторов риска:
- бактериальный вагиноз;
- беспорядочные половые контакты;
- пренебрежение барьерной контрацепцией;
- наличие хронических заболеваний половых органов;
- частые механические повреждения цервикального канала (аборты, диагностические выскабливания);
- снижение иммунитета.
У 8-20% женщин цервицит носит рецидивирующий характер.
Патогенез
Патогенез цервицита представляет собой довольно сложный процесс, который состоит из нарушений всех защитных механизмов цервикального канала. Шейка матки в организме женщины выполняет важные функции и служит барьером для инфекции на пути к матке, поэтому должна быть хорошо защищена. Этому способствуют:
- густая шеечная слизь, которая образует плотную пробку в цервикальном канале;
- иммуноглобулины класса А, которые в большом количестве содержатся на поверхности слизистой оболочки, уничтожают попадающие в цервикальный канал бактерии;
- флора влагалища, которая представлена лактобактериями, обеспечивающими высокий уровень кислотности;
- регуляторная деятельность эстрогенов и прогестерона.
Совокупность причинных факторов приводит к одновременному нарушению большинства защитных механизмов, из-за чего и развивается цервицит.
Острая и хроническая формы цервицита имеют патогенетические отличия. Острое воспаление возникает при распространении инфекционного возбудителя или воздействии другого причинного фактора на поверхности слизистой оболочки. Часть эпителиальных клеток и бактерий погибают, в результате чего образуется гной, который выходит через влагалище наружу.
Хронический процесс развивается после проникновения микроорганизмов в более глубокие слои слизистой оболочки, в межклеточное пространство. Бактерии и вирусы здесь менее доступны для лекарственных препаратов, вызывают вялотекущее воспаление. Гнойных выделений практически нет, вместо них наблюдаются процессы гиперплазии и метаплазии тканей Источник:
Цервицит. Тотрова Д.Т., Комарова М.С. Молодой ученый. 2022. №32. с.20-21.

Классификация заболевания
В гинекологии применяют обширную классификацию цервицита, которая включает все характеристики заболевания: причины появления, особенности симптоматики и течения, наличие осложнений.
По причинам воспаления слизистой оболочки цервикального канала выделяют две формы заболевания:
- инфекционная — воспаление вызвано вирусами, бактериями или грибками;
- неинфекционная — воспаление вызвано аллергией или механическим раздражением.
Классификация по природе возбудителя:
- неспецифические инфекции — в основном бактерии, находящиеся на коже и слизистых человека в норме (стафилококки, стрептококки);
- инфекции, передающиеся половым путем — гонококки, хламидии, трихомонады, вирус папилломы человека;
- ятрогенные инфекции — различные микроорганизмы, которые были занесены в цервикальный канал при выполнении лечебно-диагностических манипуляций.
По виду возбудителя цервицит бывает:
- бактериальный;
- вирусный;
- грибковый;
- протозойный.
По локализации воспалительного процесса выделяют два типа цервицита:
- экзоцервицит — воспаление влагалищной части шейки матки;
- эндоцервицит — воспаление отделов цервикального канала, которые находятся ближе к матке.
В клиническом течении заболевания выделяют две стадии:
- острое воспаление — длится не более 6 недель, характеризуется ярко выраженными симптомами, без лечения переходит в следующую стадию;
- хроническое воспаление — продолжается более 6 недель, симптомы менее выражены, характерны периоды обострений и ремиссий.
По наличию осложнений цервицит бывает:
- осложненный;
- неосложненный.
Симптомы цервицита
В ряде случаев цервицит протекает бессимптомно, женщина может долгое время не подозревать о существующем воспалении. Болезнь выявляют либо случайно при профилактическом обследовании у гинеколога, либо при развитии осложнений.
Чаще воспалительный процесс приводит к появлению субъективных и объективных симптомов:
- обильные серые или желто-зеленые выделения из влагалища, иногда с примесью крови;
- незначительные кровянистые выделения после полового контакта;
- нелокализованные, ноющие или тянущие боли в нижней части живота;
- тяжесть в области поясницы;
- дискомфорт, боль во время половых контактов;
- повышение температуры тела наблюдается лишь изредка.
Возможные осложнения
Осложнения цервицита возникают обычно при инфекционном происхождении болезни и связаны с распространением патогенных микроорганизмов на другие органы малого таза женщины:
- эндометрит — воспаление слизистой оболочки матки;
- сальпингит, оофорит — воспаление маточных труб и яичников;
- пельвиоперитонит — проникновение инфекции в тазовую полость и скопление в ней гноя;
- бесплодие;
- хроническое невынашивание беременности;
- преждевременные роды;
- внутриутробное инфицирование плода.
Хроническое течение цервицита представляет опасность в плане формирования фона для злокачественных процессов в шейке матки. Длительное воспаление слизистой оболочки приводит к гиперплазии (увеличению) и метаплазии (перемещению) клеток, что повышает риск спонтанной генетической мутации и развития рака. Наиболее неблагоприятны в этом плане цервициты, вызванные вирусом папилломы человека.
Цервицит сам по себе не заразен, не передается половому партнеру женщины. Однако при инфекционном воспалении вирусы и бактерии могут передаваться при половых контактах, если не используется презерватив. У партнера женщины эти микроорганизмы могут не вызывать заболеваний, либо проявляться в виде различных воспалительных процессов, это зависит от состояния иммунитета человека.
Цервицит и беременность
У некоторых женщин цервицит сочетается с беременностью, возникает незадолго до ее наступления или во время вынашивания ребенка. Изменение микрофлоры влагалища, снижение уровня эстрогенов ослабляет защитные барьеры шейки матки, инфекция может проникать в цервикальный канал и вызывать воспаление. Это сопровождается высоким риском распространения вирусов и бактерий в полость матки Источник:
Особенности течения беременности и исход родов на фоне цервицита шейки матки. Рустамова Ш.Б., Худоярова Д.Р., Элтазарова Г.Ш. Достижения науки и образования. 2019. №13. с.70-72.
Инфицирование плода на разных сроках беременности приводит к развитию неблагоприятных последствий:
- заражение в первом триместре наиболее опасно, сопровождается тяжелыми пороками развития и внутриутробной гибелью плода;
- во 2-3 триместрах возникают различные пороки, внутриутробная задержка развития, плацентарная недостаточность;
- ребенок рождается с хроническими инфекционными процессами в разных органах.
Диагностика
Диагностика цервицита в ряде случаев запаздывает, так как не всегда воспаление проявляется симптомами. Для своевременного выявления болезни нужно регулярно обращаться к гинекологу на профилактический осмотр, даже если нет никаких жалоб на здоровье.
Сначала доктор опрашивает пациентку для выявления активных жалоб на здоровье, собирает анамнез болезни, определяет особенности образа жизни. Эта информация помогает предположить причину цервицита. После беседы врач предлагает женщине расположиться на гинекологическом кресле для проведения осмотра.
Гинекологический осмотр на зеркалах выявляет отек и покраснение шейки матки, наличие серых или желто-зеленых выделений из цервикального канала. Во время осмотра врач берет мазки со стенок канала на микробиологическое и гистологическое исследование. С помощью этих анализов можно определить причину цервицита, исключить злокачественные процессы.
При подозрении на развитие осложнений доктор назначает ультразвуковое исследование органов малого таза, которое может выявить воспаление матки и придатков, наличие жидкости в тазовой полости. Лабораторные исследования крови и мочи малоинформативны, их назначают для оценки общего состояния здоровья женщины.
Методы лечения цервицита
Лечение цервицита требует комплексного подхода с учетом этиологии болезни, клинической формы и стадии воспалительного процесса в шейке матки. Гинекологи назначают лечение согласно клиническим рекомендациям, придерживаются принципов индивидуального подхода к каждой пациентке.
Основу лечения составляет воздействие на причинный фактор. В случае инфекционного воспаления врач назначает следующие группы препаратов с учетом вида возбудителя:
- антибиотики;
- противовирусные;
- противогрибковые;
- противопротозойные.
Схема и длительность курса лечения определяется индивидуально. Обычно применять лекарственные препараты нужно в течение 10-14 дней. Одновременно терапию должен проходить половой партнер женщины, так как он в большинстве случаев является источником инфекции. На всем протяжении лечения половые контакты либо запрещены, либо разрешены при обязательном использовании барьерной контрацепции Источник:
Вагиниты и цервициты: выбор эффективного метода терапии. Назарова Н.М., Некрасова М.Е., Довлетханова Э.Р., Абакарова П.Р. МС. 2020. №3. с.17-23.
После окончания курса этиотропной терапии врач назначает на 3-4 недели средства для восстановления нормальной микрофлоры влагалища, которая значительно страдает и от самого цервицита, и от антибиотиков.
При аллергическом цервиците врач рекомендует устранить воздействие аллергена — использовать не латексные презервативы, поменять средство для интимной гигиены. Для облегчения проявлений аллергии гинеколог назначает антигистаминные средства, в тяжелых случаях — кортикостероиды Источник:
Цервицит: возможности альтернативной терапии. Сапрыкина Л.В., Ибрагимова Д.М., Нариманова М.Р. РМЖ. Мать и дитя. 2021. Том 4. №3. с.225-228.
При возрастном атрофическом цервиците показаны гели и крема с добавлением эстрогена. Средства улучшают эластичность слизистой, обеспечивают ее увлажнение, устраняют неприятные симптомы заболевания.
После устранения острого воспаления показаны физиопроцедуры: магнитотерапия, травяные ванночки, электрофорез, ультрафонофорез, лазеротерапия.
Прогноз и профилактика
Прогноз болезни благоприятный при условии своевременного начала лечения, пока воспаление еще не перешло в хроническую форму. Комплексная терапия позволяет полностью устранить признаки воспаления, избежать развития осложнений. Хронический цервицит лечится дольше и сложнее, в ряде случаев возникают необратимые последствия в виде спаечных процессов в трубах и тазовой полости.
Профилактика цервицита заключается в снижении влияния факторов риска: здоровый образ жизни, личная и сексуальная гигиена, регулярное обследование у гинеколога.

Источники:
- Цервициты - нерешенная проблема гинекологии. Бебнева Т.М., Оразов М.Р., Костин И.Н. Доктор.Ру. 2018. №6. с.34-39
- Вагиниты и цервициты: выбор эффективного метода терапии. Назарова Н.М., Некрасова М.Е., Довлетханова Э.Р., Абакарова П.Р. МС. 2020. №3. с.17-23
- Цервицит: возможности альтернативной терапии. Сапрыкина Л.В., Ибрагимова Д.М., Нариманова М.Р. РМЖ. Мать и дитя. 2021. Том 4. №3. с.225-228
- Особенности течения беременности и исход родов на фоне цервицита шейки матки. Рустамова Ш.Б., Худоярова Д.Р., Элтазарова Г.Ш. Достижения науки и образования. 2019. №13. с.70-72
- Цервицит. Тотрова Д.Т., Комарова М.С. Молодой ученый. 2022. №32. с.20-21










































 36783
36783





































































