Содержание статьи:
- Причины
- Симптомы острого панкреатита
- Формы
- Диагностика
- Лечение
- Первая помощь
- Прогноз, осложнения
- Профилактика
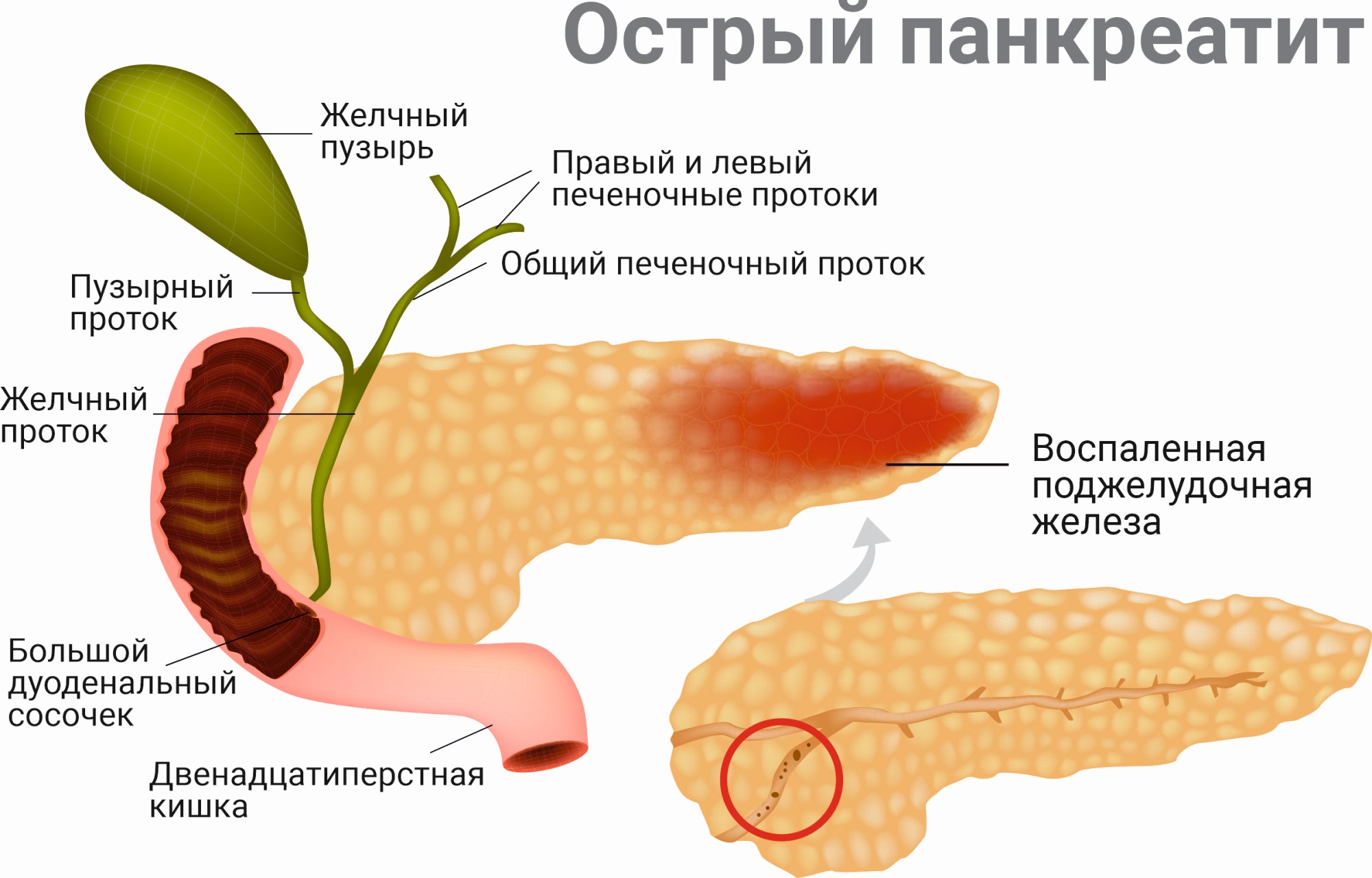
Острый панкреатит представляет собой воспаление поджелудочной железы. Симптомами приступа панкреатита являются нестерпимые острые боли в области живота. Локализация болей может быть разной в зависимости от того, какая половина железы воспалена.
При острой форме болезни пациента необходимо немедленно госпитализировать и провести экстренное лечение. В противном случае возможно развитие целого ряда тяжелых осложнений, вплоть до летального исхода. Источник:
Острый панкреатит. Волков В.Е., Чеснокова Н.Н., Волков С.В. Медицинская сестра. 2016. №6. с. 12-15
Причины
Основные причины развития заболевания:
- хроническое злоупотребление алкоголем (более 50% от всех случаев);
- бактериальные или вирусные инфекции;
- желчнокаменная болезнь (35% от всех случаев);
- травмы ПЖ, в том числе после хирургического лечения;
- аутоиммунные патологии ПЖ;
- бесконтрольный прием некоторых лекарственных препаратов.
Симптомы острого панкреатита
Основными клиническими признаками заболевания являются:
- Боль. Очаг поражения может находиться в правом или левом подреберье, эпигастральной области. При поражении всей железы болевые ощущения могут носить опоясывающий характер. Боль при острой форме мучительная, нестерпимая и настолько сильная, что может привести к потере сознания от болевого шока.
- Повышение температуры.
- Тошнота, частая сильная рвота с желчью, которая не дает облегчения.
- Желтуха. Наблюдается умеренное пожелтение склер глаз, кожи, что связано с нарушением работы желчевыводящих путей.
- Потеря аппетита. Связана с отсутствием переваривающих ферментов, которые вместо того, чтобы выбрасываться в пищеварительный тракт, остаются в ПЖ и начинают переваривать ее. Затем они попадают в кровь и вызывают интоксикацию всего организма.
- Изменение цвета кожи. Одним их характерных симптомов острой формы заболевания являются синюшные пятна по бокам тела, в области пупка, на шее. Кожа лица вначале бледная, затем становится землистой, серой.
- Учащенное сердцебиение, снижение показателей давления.
- Понос, вздутие и распирание верхней части живота, напряжение мышц брюшного пресса в левом подреберье.
Вследствие того, что ферменты перестают поступать в органы пищеварения развиваются синдромы, связанные с нарушением переваривания пищи и ее всасывания в тонком отделе кишечника. Источник:
Особенности клинических проявлений острого панкреатита. Зуева Ю.А., Шаляпина А.В., Пичугова А.Н., Морозов А.М. FORCIPE. 2020. №S. с. 902

Формы
В зависимости от тяжести течения выделяют три степени заболевания:

- легкая — поражение органа минимальное, возможен отек железы, для снятия приступа достаточно соблюдения диеты и медикаментозной терапии;
- средняя — железа поражена довольно сильно, возникают очаги некроза, развивается функциональная недостаточность, что приводит к нарушению работы всех пищеварительной системы;
- тяжелая — воспалительный процесс поражает соседние органы и ткани, возможно присоединение вторичной инфекции с развитием некроза, необходимо срочное хирургическое вмешательство.
Различают три формы заболевани: отечная, инфицированная, стерильная. Первая встречается чаще всего, соответствует легкой стадии, имеет хороший прогноз. Тяжелые осложнения развиваются редко.
Инфицированная и стерильная формы имеют тяжелое течение. Ткани железы некротизируются, что является необратимым изменением. В результате в кровь начинают попадать токсины, которые разносятся по всему организму, вызывая его сильнейшую интоксикацию. Если не оказать пациенту срочную медицинскую помощь, то все может закончиться летальным исходом. Источник:
К вопросу о классификации острого панкреатита. Хакимов М.Ш., Файзуллаев Б.Б., Асатуллаев Ж.Р.ч, Бозорбоев М.Б., Мухаммадиев М.Х. Вестник экстренной медицины. 2021. №6. с. 89-92
Диагностика
Крайне важно очень быстро провести все необходимые обследования, чтобы получить полную информацию о текущем состоянии пораженного органа и выбрать правильный метод лечения.
Признаки острого воспаления ПЖ похожи на клинику ряда других патологий (например, холецистита или аппендицита), поэтому крайне важно правильно провести дифференциальную диагностику.
Основными методами диагностики являются:
- лабораторные анализы кала, крови, мочи;
- МРТ, КТ железы;
- ангиография;
- лапароскопия — малоинвазивная операция, при помощи которой можно точно оценить состояние пораженной железы.
При помощи инструментальных методов диагностики специалист может определить размеры железы, особенности ее структуры, объем поражения, наличие осложнений. Это позволяет быстро принять решение о выборе метода терапии.
Лечение

При острой форме болезни пациента госпитализируют и назначают постельный режим. Главными целями лечения острого панкреатита являются максимальное снижение нагрузки на железу, снятие болей, стимулирование процессов регенерации.
Как снять приступ панкреатита? В качестве медикаментозного лечения пациенту могут быть назначены:
- спазмолитики, новокаиновые блокады (для снятия болей);
- лед на очаг воспаления, лечебное голодание;
- препараты, которые подавляют синтез ферментов в ПЖ;
- антибактериальные препараты;
- средства для снятия интоксикации;
- коррекция кислотного и водно-электролитного баланса при помощи введения солевых растворов.
Если болезнь слишком запущена либо консервативное лечение не дает нужных результатов и железа продолжает разрушаться, то показано хирургическое вмешательство. Кроме этого, показаниями к проведению операции являются:
- конкременты в желчных протоках;
- очаги некроза в железе, абсцессы, кисты;
- скопление жидкости в самом органе или вокруг него.
Во время периода реабилитации после операции проводятся мероприятия, направленные на профилактику осложнений. Также показана восстановительная терапия. При легких формах болезни лечение быстро дает результат. При тяжелых формах прогноз менее благоприятный. Источник:
Новые возможности лечения острого панкреатита. Гройзик К.Л., Костырной А.В., Алексеева Е.С., Косенко А.В., Каминский И.В., Маркелова Е.Ю. ТМБВ. 2022. №2. с. 38-43
Первая помощь
Крайне важно быстро распознать, что речь идет именно о приступе панкреатита и быстро принять все необходимые меры. Чаще всего заболевание проявляется сильнейшими интенсивными болями в подреберье, слева или справа, приступами рвоты, которая не приносит облегчения, изжогой, метеоризмом, ухудшением общего самочувствия, снижением давления, гипергидрозом, анемией или желтушностью кожи.
В первую очередь нужно снять боль и улучшить состояние пациента. Для этого человеку необходимо обеспечить полный покой. На область живота накладывают лед. Нельзя принимать пищу. До появления специалистов можно дать пациенту любое спазмолитическое средство.
После приезда врачей больного госпитализируют и дальнейшую терапию он проходит уже в условиях стационара. Там ему вводят препараты, которые снимают болевые ощущения, спазмы сосудов. Также показан прием лекарств, которые помогают железе выполнять свою работу и снижают нагрузку на нее.
В первые сутки показано лечебное голодание. Для поддержания работы организма больному вводят питательные вещества парентерально, в виде капельниц. Кроме этого, показаны капельницы с физраствором, который вымывает токсины из организма.
После снятия обострения пациенту назначают специальную диету, которую необходимо соблюдать в течение долгого времени.
Прогноз, осложнения

Прогноз зависит от формы, степени тяжести заболевания, наличия у пациента сопутствующих патологий, его возраста, индивидуальных особенностей организма. Наилучший прогноз при легкой форме. В этом случае для полного выздоровления обычно достаточно соблюдать диету и принимать назначенные врачом лекарства.
При развитии некроза тканей железы прогноз резко ухудшается. Вероятность летального исхода составляет 20%. Если на этом фоне наблюдается присоединение инфекции и развиваются гнойные осложнения, то вероятность смерти пациента увеличивается еще сильнее. Источник:
Осложнения острого панкреатита. Стяжкина С.Н., Булатова М.А., Гырдымова Д.А. Вестник науки. 2018. №9. с. 176-178
Самыми опасными осложнениями являются:
- сепсис;
- сильнейшая интоксикация организма, которая может привести к отеку мозга;
- образование свищей или абсцессов в брюшной полости;
- желчнокаменная болезнь;
- внутреннее кровотечение;
- почечная недостаточность;
- некроз тканей железы.
В последние десятилетия в связи с развитием медицины смертность от панкреатита снижается. Однако, это по-прежнему крайне тяжелое и опасное для жизни заболевание, к которому нужно относиться максимально внимательно и серьезно.

Профилактика
Чтобы избежать развития болезни, необходимо соблюдать ряд рекомендаций:
- правильно питаться;
- своевременно лечить патологии других органов пищеварения;
- регулярно проводить санацию очагов хронической инфекции в организме;
- больше двигаться, гулять на природе;
- соблюдать питьевой режим;
- отказаться от вредных привычек;
- регулярно проходить обследования в профилактических целях, это поможет выявить возможные проблемы со здоровьем на ранней стадии.
Источники статьи:
- К вопросу о классификации острого панкреатита. Хакимов М.Ш., Файзуллаев Б.Б., Асатуллаев Ж.Р.ч, Бозорбоев М.Б., Мухаммадиев М.Х. Вестник экстренной медицины. 2021. №6. с. 89-92
- Новые возможности лечения острого панкреатита. Гройзик К.Л., Костырной А.В., Алексеева Е.С., Косенко А.В., Каминский И.В., Маркелова Е.Ю. ТМБВ. 2022. №2. с. 38-43
- Особенности клинических проявлений острого панкреатита. Зуева Ю.А., Шаляпина А.В., Пичугова А.Н., Морозов А.М. FORCIPE. 2020. №S. с. 902
- Острый панкреатит. Волков В.Е., Чеснокова Н.Н., Волков С.В. Медицинская сестра. 2016. №6. с. 12-15
- Осложнения острого панкреатита. Стяжкина С.Н., Булатова М.А., Гырдымова Д.А. Вестник науки. 2018. №9. с. 176-178























































 53481
53481


































































