Содержание статьи:
- Причины и факторы риска
- Классификация
- Симптомы
- Первая помощь
- Осложнения
- Диагностика
- Лечение
- Реабилитация
- Прогноз и профилактика
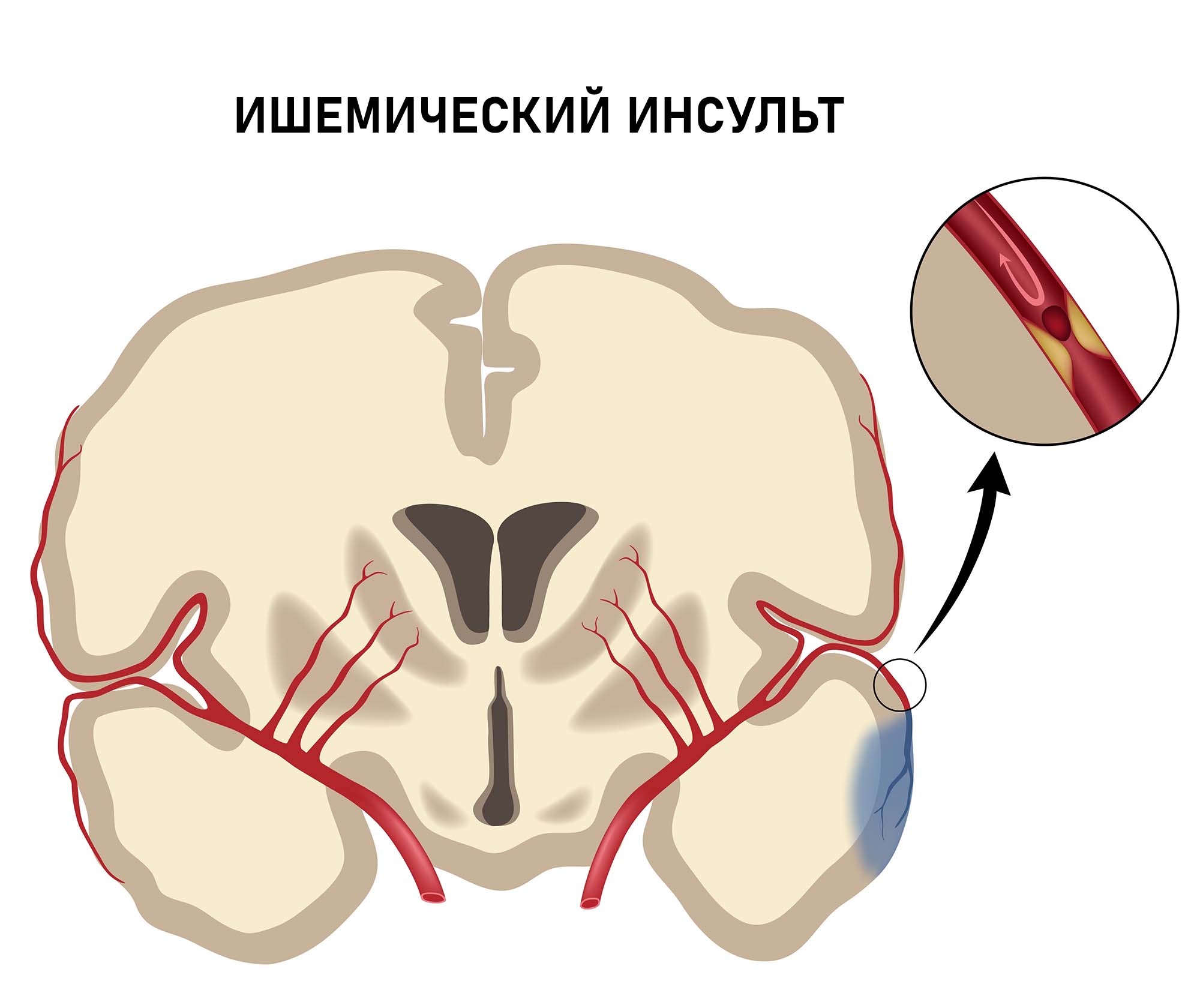
Ишемический инсульт головного мозга — это патологическое состояние организма, которое представляет собой не самостоятельное заболевание, а лишь один из этапов прогрессирующего локального или общего поражения сосудов при патологиях сердечно-сосудистой системы.
Чаще всего ишемический инсульт является следствием атеросклероза, артериальной гипертензии, ИБС, ревматического порока сердца, сахарного диабета и ряда других заболеваний, связанных с поражением сосудов. Источник:
Анализ основных факторов, влияющих на развитие ишемического инсульта. Масляков В.В., Павлова О.Н., Фохт Ю.В., Федотова Н.Н., Бочкарева Н.В. Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье. 2022. №1. с. 18-28
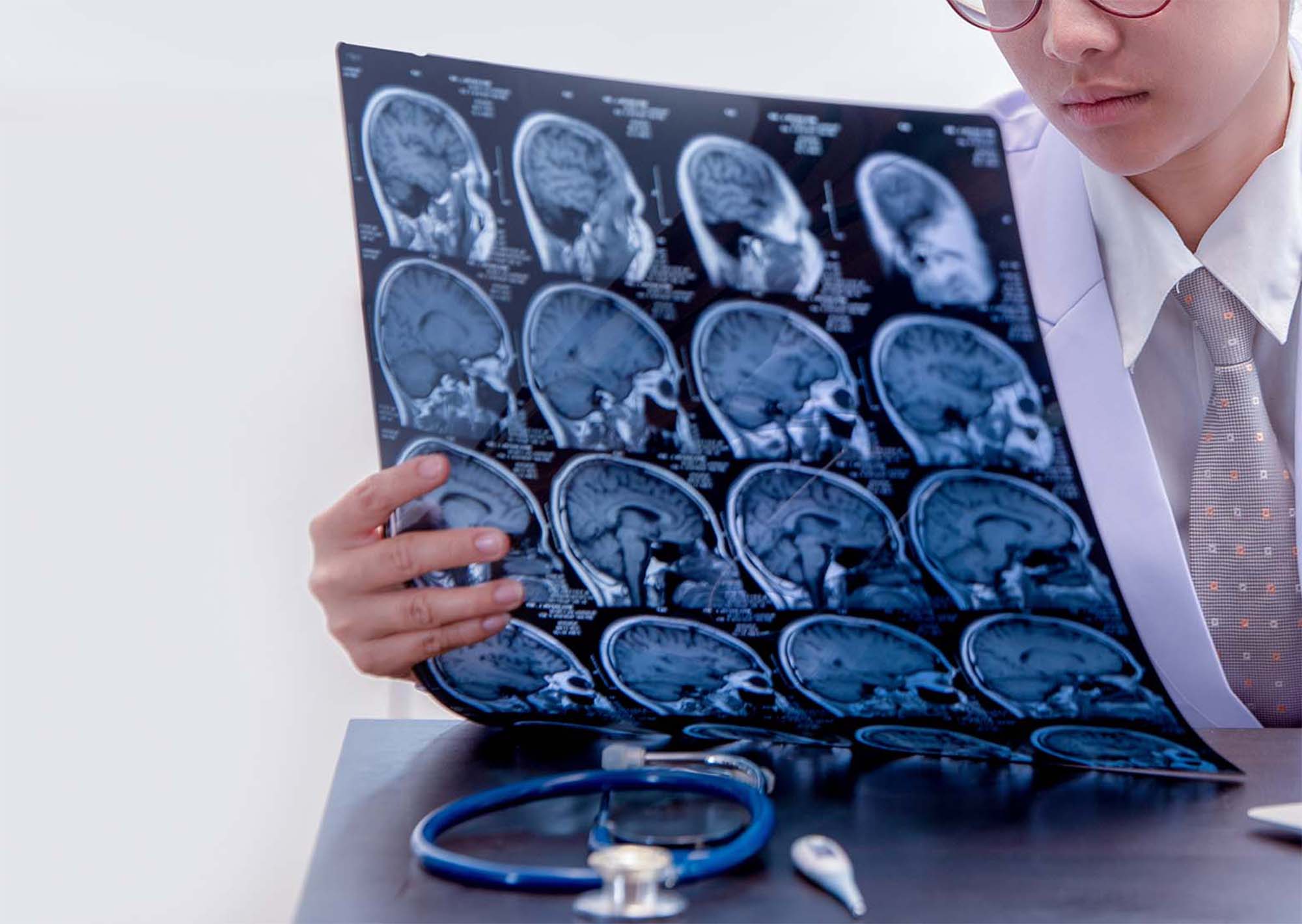
Клиническая картина зависит от локализации патологического процесса и представлена очаговыми и общемозговыми симптомами. Основными методами диагностики данного вида заболевания, а также его дифференцировки от геморрагического инсульта являются МРТ и КТ мозга.
Причины и факторы риска
Заболевание может возникать у людей разных возрастов, в том числе у детей. Ишемическая форма возникает, когда в силу разных причин останавливается кровоток и кровь перестает поступать в мозг. Причинами блокировки могут стать:
1. Атеросклероз. При данном заболевании на стенках артерий происходит отложение холестерина, это со временем приводит к сужению просвета или полной закупорке, что может стать причиной ишемической формы инсульта. В группе риска находятся люди с артериальной гипертензией, сахарным диабетом, высоким уровнем холестерина в крови, а также курильщики.
2. Тромб. Чаще всего речь идет о сгустках крови, которые образовались в сосудах сердца или шеи. Тромбы в сердце могут возникать вследствие аритмии, аномалий клапанов или сердечного приступа.
3. Воспаление сосудов. Также может привести к их закупорке и развитию ишемии.
Существуют факторы, которые увеличивают риск развития данной формы заболевания. Они делятся на две большие группы:
1. Внутренние:
- ожирение;
- возраст — чем старше становится человек, тем выше риск развития инсульта;
- сахарный диабет;
- наследственная предрасположенность — наличие родственников, перенесших инсульт, увеличивает вероятность развития заболевания;
- пол — у мужчин вероятность развития заболевания немного выше, чем у женщин, что связано с образом жизни (хронический стресс, неправильное питание, несоблюдение режима труда и отдыха и так далее).
2. Внешние:
- время года, климат — вероятность нарушения мозгового кровообращения повышается зимой и весной, когда часто меняется погода, выпадает много осадков, наблюдаются резкие перепады артериального давления;
- низкая двигательная активность — приводит к развитию застойных явлений, ожирению, сахарному диабету, артериальной гипертензии, отложению холестерина и развитию атеросклероза, который является одной из основных причин нарушения кровообращения в мозге;
- курение — изменяет состав крови, приводит к развитию тахикардии, повышению показателей артериального давления, сердце сокращается часто, что приводит к его быстрому изнашиванию. Источник:
Факторы риска ишемического инсульта. Ованесян Р.А., Ованесян И.Г. EESJ. 2018. №4-1. с. 14-18; - злоупотребление алкоголем — у большинства молодых людей приступы заболевания случаются именно в момент алкогольного опьянения, частое употребление большого количества спиртных напитков приводит к нарушению кровоснабжения мозга, кровоизлияниям и ишемии;
- хронический стресс, нервное перенапряжение — данное состояние изменяет свойства крови, что может привести к кислородному голоданию и развитию ишемии.
Классификация
Выделяют следующие типы заболевания:
- кардиоэмболический — возникает вследствие пороков клапанов миокарда, аритмии, инфаркта;
- лакунарный — причиной данной формы болезни является непроходимость небольших артерий;
- атеротромботический — является следствием атеросклеротических изменений в крупных артериях;
- инсульт, связанный с воздействием иных этиологических факторов;
- идиопатическая форма — причины развития заболевания установить не удается.
По локализации. Различают поражение:
- сонной внутренней артерии;
- мозговой средней артерии;
- позвоночных артерий;
- мозговой передней артерии;
- мозговой задней артерии.
По характеру поражения:
- легкая форма — неврологические признаки выражены слабо и исчезают в течение трех недель;
- средняя форма — преобладает очаговая симптоматика, расстройств сознания нет;
- тяжелая форма — преобладают общемозговые нарушения, сознание пациента угнетено, прогноз неблагоприятный.
По стороне поражения:
- левосторонний – у пациентов наблюдаются проблемы с речью, когнитивными функциями, они заторможены;
- правосторонний — страдает в основном двигательная функция.
Выделяют несколько периодов течения заболевания:
- острейший — первые три дня, решающее значение имеют первые три часа, когда при помощи лекарств еще можно минимизировать последствия ишемии;
- острый — продолжается до месяца;
- ранний восстановительный — длится до 6 месяцев;
- поздний восстановительный — продолжается до двух лет;
- период остаточных явлений.
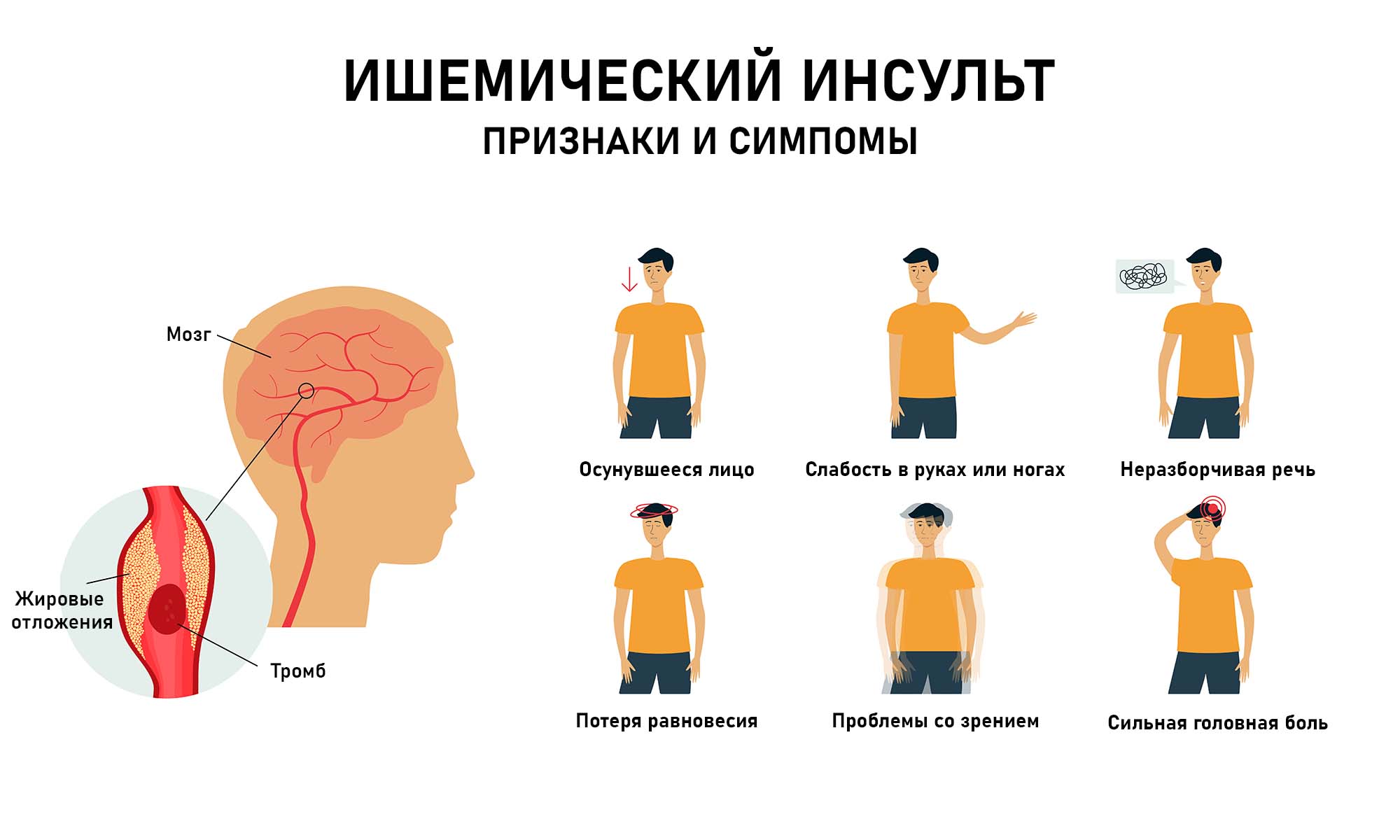
Симптомы
Клинические признаки возникают внезапно. Симптоматика зависит от того, какая часть мозга поражена. Чем быстрее пациенту будет оказана неотложная медицинская помощь, тем выше его шансы на восстановление.
Основными признаками данной формы болезни являются:
- беспричинное беспокойство;
- затрудненная, путанная речь;
- онемение лица, конечностей с одной стороны тела;
- нарушение зрения, двоение в глазах;
- нарушение координации;
- сильное головокружение;
- сильнейшая головная боль.
Необходимо немедленно вызвать скорую помощь, если у человека наблюдаются следующие симптомы:
- пациент не может поднять вверх обе руки;
- при улыбке уголок рта, с одной стороны, опущен;
- нарушается речь, человек не может внятно произнести даже простое предложение;
- если попросить пациента высунуть язык, то он будет кривой на вид и западает на одну сторону.

Первая помощь
Пока едут врачи рекомендуется совершить следующие действия:
- положить человека на высокие подушки;
- постоянно измерять ему артериальное давление, если оно высокое, то можно дать таблетки, которые он обычно пьет;
- открыть окно, чтобы в помещение шел свежий воздух, ослабить галстук, ремень на брюках, снять давящую одежду.
Нельзя давать человеку сосудорасширяющие средства, так как под их действием неповрежденные сосуды мозга расширяются, в них начинает поступать кровь, а в очаге поражения начинается кислородное голодание.
Осложнения

Основными осложнениями заболевания являются:
- закупорка тромбом легочной артерии — одно из самых тяжелых последствий, которое может привести к летальному исходу;
- пневмония — может возникнуть вследствие застойных явлений, вызванных длительным нахождением пациента в лежачем положении, для профилактики данного осложнения больного периодически поворачивают на разные бока, поддерживают в свободном состоянии верхние дыхательные пути, своевременно назначают антибиотикотерапию;
- ограничение подвижности вследствие контрактур суставов — в целях профилактики данного осложнения пациенту, как только появится возможность, нужно совершать пассивные движения конечностями, чтобы избежать развития контрактур мышц парализованные конечности размещают в специальном положении;
- пролежни – частая проблема, профилактику данного осложнения необходимо начинать с первых дней нахождения пациента в больнице, человека нужно периодически, раз в несколько часов, переворачивать, своевременно менять постельное белье, разглаживать складки на нем, обрабатывать кожу больного специальными средствами;
- эмоциональные проблемы (изменение поведения, депрессия и другие);
- нарушение когнитивных функций, потеря памяти.
Если общее состояние пациента стабилизируется, то для предотвращения осложнений можно делать ему общий массаж, пассивную гимнастику. По мере восстановления пациента заново учат сидеть, ходить, обслуживать себя.
Диагностика
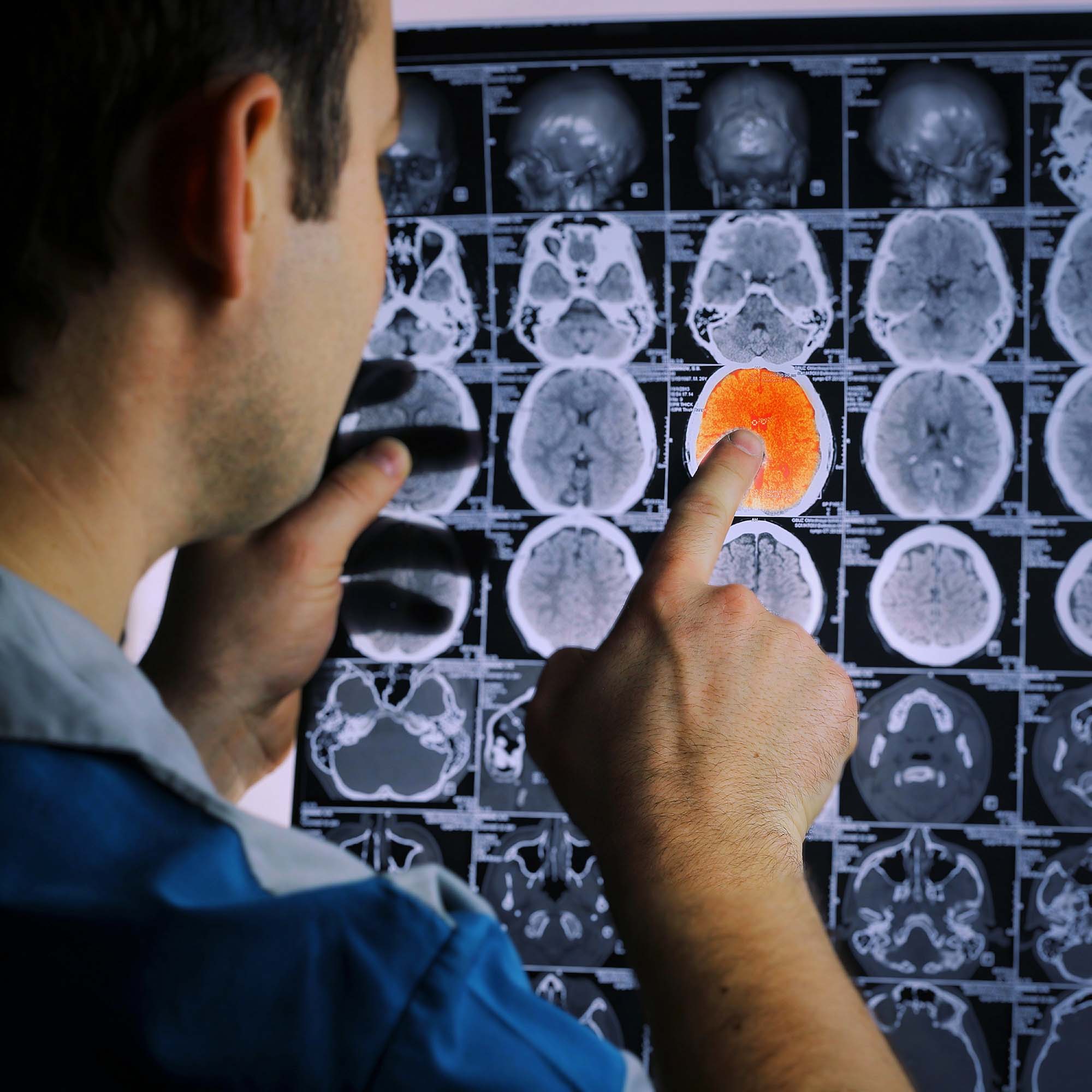
Первоначальный диагноз ставят по характерной клинической картине. Для подтверждения диагноза, определения типа заболевания и степени поражения мозга пациенту назначают следующие обследования:
- КТ — можно увидеть отек мозга, визуализируется участок поражения с закупоренным сосудом, кроме этого, при помощи данного метода можно обнаружить гидроцефалию и смещение структур мозга;
- МРТ — выявляют очаги ишемии, также отчетливо видно расширение борозд желудочков и коры.
Кроме этого, в обязательном порядке проводятся анализы крови, мочи, коагулограмма, оценивается неврологический статус больного. Проводится дифференциальная диагностика от геморрагической формы болезни, новообразований различной этиологии, иных внутричерепных патологий.
Лечение
Пациента необходимо как можно быстрее госпитализировать в неврологическое отделение для проведения лечения и реабилитации. Больному понадобится помощь невролога, психолога, логопеда, кардиолога, других специалистов.
Медикаментозная терапия включает в себя назначение следующих групп лекарственных препаратов:
- тромболитики — растворяют тромбы, которые перекрывают просвет сосудов, питающих мозг, у данной методики есть множество противопоказаний, в частности, ее проведение повышает риск развития желудочно-кишечного или спинномозгового кровотечения из-за резкого снижения скорости свертывания крови Источник:
Медикаментозное лечение ишемического инсульта. Сраилова К.Б., Раимкулов Б.Н., Кальменева И.М., Раимкулова Х.Б., Бхат Н.А. Вестник КазНМУ. 2019. №2. с. 421-423; - нейропротекторы (ускоряют регенерацию мозга, улучшают его питание);
- препараты для снижения артериального давления (можно давать со второго дня, так как как в первые сутки снижение давления приведет к уменьшению кровоснабжения мозга, чего необходимо избегать);
- препараты для снятия аритмии и восстановления сердечного ритма.
При наличии показаний пациенту может быть назначено хирургическое лечение. В пораженные артерии мозга вводится специальное устройство, которое захватывает и удаляет тромб Источник:
Лечение ишемического инсульта. Скворцова В.И., Шамалов Н.А., Бодыхов М.К. Трудный пациент. 2007. №6-7. с. 13-18
Реабилитация
Набухание тканей мозга приводит к различным нарушениям работы организма. Но если пациенту своевременно оказать медицинскую помощь и провести реабилитационные мероприятия, то прогноз заболевания улучшается.
Качественный уход за больным во многом определяет исход патологии. Реабилитация занимает много времени (месяцы и даже годы). На начальном этапе пациенту рекомендуется полный покой и постельный режим.
Далее начинается процесс реабилитации. Ранний восстановительный период занимает 3-6 месяцев. Поздний восстановительный период продолжается около полугода. Это идеальное время для проведения качественного медикаментозного лечения.
Период для исправления отдаленных последствий ишемического инсульта наступает через 12 месяцев. Восстановление проходит медленно, патологические изменения с трудом поддаются коррекции. Крайне важно соблюдать все рекомендованные профилактические меры. Это поможет избежать рецидивов заболевания и продлит жизнь пациенту.

Прогноз и профилактика
Данная форма заболевания является одной из самых частых причин смерти людей во всем мире. Тем не менее в последние годы данные статистики говорят о том, что смертность начала снижаться. Это связано с профилактическими мерами и развитием современной медицины.
Профилактическое лечение сопутствующих заболеваний позволяет снизить риск развития болезни, а грамотная своевременная неотложная помощь после приступа позволят сохранить жизнь и функцию мозга в максимальной мере. Источник:
Профилактика ишемического инсульта. Утеулиев Е.С., Конысбаева К.К., Текебаева Л.А., Мырзагулова А.О., Асен А., Аменов А.И. Вестник КазНМУ. 2017. №4. с. 112-113
Прогноз после обширных поражений мозга неблагоприятный. Пятилетняя выживаемость пациентов в этом случае составляет не более 40%. Причиной смерти обычно являются осложнения болезни, которые развиваются у лежачих больных. Повторную социальную адаптацию способны пройти около 50% выживших пациентов. Остальные остаются инвалидами на всю оставшуюся жизнь.
Чтобы максимально снизить риск развития заболевания, необходимо соблюдать следующие рекомендации:
- правильно питаться;
- отказаться от курения и злоупотребления алкоголем;
- больше двигаться, гулять, заниматься физкультурой;
- контролировать вес и показатели артериального давления;
- соблюдать режим труда и отдыха;
- своевременно лечить острые инфекционные заболевания и обострение их хронических форм;
- вовремя лечить патологии, которые могут привести к нарушению питания мозга.
Пациентам, которые уже перенесли заболевание, назначается прием в профилактических целях специальных препаратов (от высокого давления, тромболитики, статины и другие). Кроме этого, необходимо регулярно проходить профилактические обследования. Это поможет выявить возможные патологические изменения в сосудах на ранней стадии и вовремя принять меры, чтобы не допустить развития инсульта.

Источники:
- Анализ основных факторов, влияющих на развитие ишемического инсульта. Масляков В.В., Павлова О.Н., Фохт Ю.В., Федотова Н.Н., Бочкарева Н.В. Вестник медицинского института «Реавиз»: реабилитация, врач и здоровье. 2022. №1. с. 18-28
- Факторы риска ишемического инсульта. Ованесян Р.А., Ованесян И.Г. EESJ. 2018. №4-1. с. 14-18
- Медикаментозное лечение ишемического инсульта. Сраилова К.Б., Раимкулов Б.Н., Кальменева И.М., Раимкулова Х.Б., Бхат Н.А. Вестник КазНМУ. 2019. №2. с. 421-423
- Лечение ишемического инсульта. Скворцова В.И., Шамалов Н.А., Бодыхов М.К. Трудный пациент. 2007. №6-7. с. 13-18
- Профилактика ишемического инсульта. Утеулиев Е.С., Конысбаева К.К., Текебаева Л.А., Мырзагулова А.О., Асен А., Аменов А.И. Вестник КазНМУ. 2017. №4. с. 112-113







































 272843
272843


































































