Содержание статьи:
- Причины
- Факторы риска
- Виды
- Классификация
- Симптомы холецистита
- Диагностика
- Лечение холецистита
- Осложнения
- Профилактика
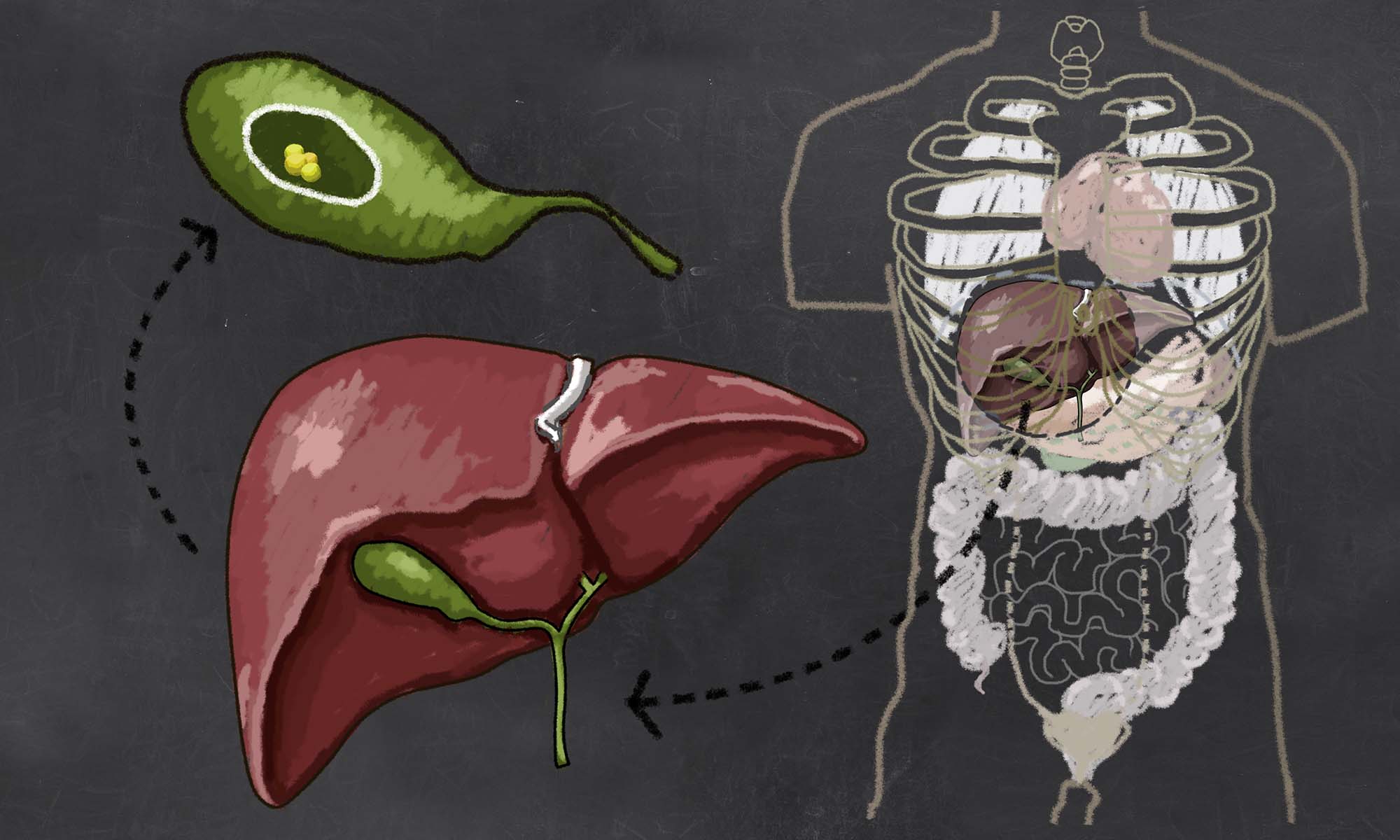
Что такое холецистит?
Холециститом называют различные по происхождению, течению и симптоматике формы воспаления желчного пузыря.
Клинически заболевание проявляются болями в животе, справа, под ребрами, которые могут отдавать в правую
ключицу и руку, а также поносом, тошнотой, рвотой, метеоризмом Источник:
Холецистит. Современный взгляд на патологию как на важную
социально-экономическую составляющую нашего социума. Стяжкина С.Н., Валинуров А.А., Королёв В.К.
Здоровье и образование в XXI веке. 2016. №4. с. 50-52. Приступы обычно возникают на фоне
неправильного питания, хронического стресса, злоупотребления алкоголем.
Лечение комплексное и включает в себя соблюдение специальной диеты, прием желчегонных препаратов, спазмолитиков и анальгетиков, а также физиотерапию. Если консервативное лечение не помогает и болезнь продолжает прогрессировать, то пациенту может быть проведена операция по удалению пораженного органа.
Причины
Основной причиной заболевания является бактериальная инфекция. Основным фактором, провоцирующим развитие воспаления, является застой желчи. Данное патологическое состояние может быть вызвано следующими причинами:
- нарушение оттока желчи вследствие желчекаменной болезни;
- неправильное питание;
- нарушение тонуса и моторики желчного пузыря;
- травмы.
Часто наблюдается сочетание сразу нескольких факторов. В подавляющем большинстве случаев развитие холецистита происходит на фоне желчнокаменной болезни. Конкременты своими острыми краями травмируют стенки желчного пузыря, что приводит к развитию воспалительного процесса.
Факторы риска
Основные провоцирующие факторы, которые способствуют развитию патологии:
- неправильное питание;
- наследственная предрасположенность;
- высокий уровень холестерина в крови;
- сахарный диабет;
- хронический стресс;
- ожирение;
- низкая двигательная активность;
- беременность;
- быстрая потеря веса.
Виды
Течение заболевания характеризуется набором следующих характерных синдромов:
- аллергический — проявляется зудом кожи и высыпаниями, обычно является симптомом паразитарных форм заболевания;
- болевой — пациент жалуется на боли в животе, справа под ребрами, которые носят ноющий или острый характер;
- астенический — пациент становится вялым, подавленным, раздражительным, у него нарушается сон;
- диспепсический — проявляется такими клиническими признаками, как налет на языке, тошнота, рвота, метеоризм, отрыжка, нарушения стула;
- желтушный — у пациента развивается механическая желтуха, цвет глазных склер, слизистых и кожи приобретает характерный желтоватый оттенок;
- воспалительный — температура тела пациента повышается, наблюдается лихорадка и повышенное потоотделение.
Выраженность тех или иных синдромов зависит от типа, формы и стадии болезни.

Классификация
В зависимости от этиологии различают следующие виды заболевания:
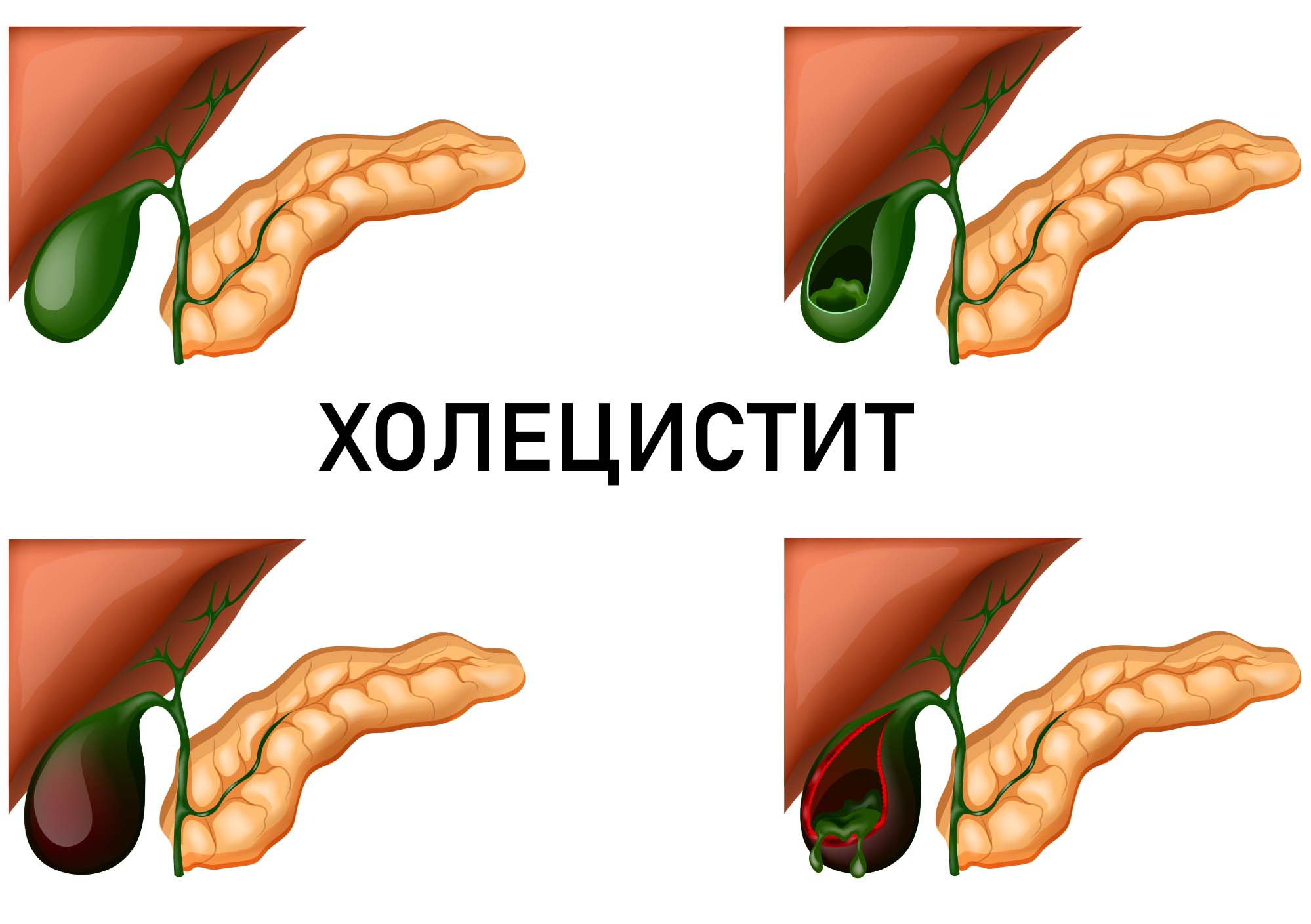
1. Калькулезный холецистит. В воспаленном органе имеются камни. На долю калькулезной формы приходится подавляющее большинство случаев заболевания. Помимо стандартных симптомов у пациента могут периодически возникать приступы желчной колики. У ряда людей патология в течение долгого времени может протекать бессимптомно.
2. Некалькулезный (хронический бескаменный холецистит). Встречается редко (около 10% пациентов). Камней в просвете органа нет. Прогноз благоприятный, обострения происходят редко, как правило, на фоне погрешностей в питании.
В зависимости от типа патологических изменений и выраженности клинической картины различают следующие виды:
1. Острый холецистит. Имеет яркую клиническую картину с бурным началом и выраженными признаками воспаления. Боли в большинстве случаев сильные, волнообразные.
2. Хронический холецистит. Имеет стертую клиническую картину. Патологические изменения развиваются медленно. Боли обычно отсутствуют или носят слабый, ноющий характер.
По степени тяжести клиники различают следующие формы патологии:
1. Легкая. Боли носят слабовыраженный характер. Приступы продолжаются около 15 минут и проходят самостоятельно. Нарушения работы органов пищеварения нет. Обострения случаются 1-2 раза в год и продолжаются не более 14 дней. Функция ПЖ и печени в норме.
2. Средняя. Боли стойкие, выраженные. Развивается диспепсический синдром. Обострения происходят 3-4 раза в год и могут длиться до месяца. Нарушается работа печени.
3. Тяжелая. Проявляется сильными болями. Диспепсический синдром резко выражен. Обострения могут происходит несколько раз в месяц. Консервативная терапия не дает нужного результата. Функция ПЖ и печени нарушена, развиваются панкреатит, гепатит.
По типу патологического процесса:
- гнойный и флегмонозный холецистит — протекают остро, ярко, высок риск развития осложнений;
- катаральная форма — заболевание протекает относительно легко;
- гангренозная форма — происходят выраженные деструктивные изменения в пораженном органе, вплоть до некроза тканей;
- смешанная форма — сочетает сразу несколько видов заболевания.
По течению выделяют следующие формы:
- рецидивирующая — протекает волнообразно, периоды обострения сменяются ремиссией, когда пациент чувствует себя практически здоровым;
- монотонная — главным признаком данной формы является отсутствие ремиссий, пациенты отмечают постоянные ноющие боли в животе, тошноту, расстройство стула;
- перемежающаяся — у пациента наблюдается вялотекущая форма болезни, которая периодически сменяется обострениями разной степени тяжести.
Симптомы холецистита

Основными признаками острой формы заболевания являются:
- сильные боли в правом подреберье (колика), которые начинаются внезапно и продолжаются в течение нескольких часов;
- тошнота, рвота;
- повышенная болевая чувствительность стенки живота, справа, под ребрами;
- озноб, повышенная температура тела;
- ухудшение общего самочувствия, слабость, разбитость, усталость;
- тахикардия, учащение дыхания.
Симптомы хронической формы болезни:
- тупые, ноющие боли в правом подреберье, которые могут распространяться вверх, в область шеи и правого плеча;
- светлый кал, темная моча;
- чувство горечи во рту, изжога, отрыжка;
- потеря веса;
- желтушность кожи, слизистой, склер глаз;
- отсутствие аппетита;
- нарушение стула, метеоризм;
- тошнота, рвота.

Диагностика
На приеме врач проводит опрос и осмотр пациента, собирает анамнез. На основании полученных данных ставится предварительный диагноз. Для его подтверждения и проведения дифференциальной диагностики пациенту могут быть назначены следующие исследования:
- анализы крови, мочи;
- исследование желчи;
- бакпосев – выявляют возбудителя заболевания и его чувствительность к антибиотикам. Источник:
Современные возможности диагностики острого холецистита. Балаян А.З. Медицинские новости. 2015. №5. с. 19-22; - копрограмма;
- микроскопический анализ желчи — выявляют наличие холестерина, билирубина, слизи, клеток эпителия, микролитов;
- липидограмма, анализ на сахар, амилазу — данные исследования помогают диагностировать сопутствующие заболевания;
- УЗИ — определяют размеры и местоположение пораженного органа, наличие камней;
- гастроскопия — исключают другие патологии органов пищеварения;
- ЭКГ — проводят дифференциальную диагностику с болезнями сердца;
- рентгенография — выявляют конкременты небольших размеров;
- МРТ, КТ — позволяют точно оценить текущее состояние пораженных тканей.
При наличии показаний список обследований может быть дополнен. При тяжелом течении болезни для получения максимально точной картины показано проведение лапароскопии.
Лечение холецистита
Основой лечения всех форм болезни является соблюдение диеты и медикаментозная терапия. Если возбудителем является бактериальная флора, то показан прием антибиотиков Источник:
Лечение острого холецистита: опыт и перспективы. Мальцев А. Б., Гумеров Р.Р., Чижова Е.А., Тюрюмина Е.Э., Панасюк А.И., Шантуров В.А. Acta Biomedica Scientifica. 2011. №4-2. с. 116-122 В качестве симптоматических средств назначают спазмолитики и анальгетики. На этапе ремиссии в схему лечения добавляют средства для стимуляции синтеза и оттока желчи.
Диету нужно соблюдать при любых формах и стадиях патологии. Пациенту назначают дробное питание. Под запретом находится фастфуд, жирная, острая, соленая, копченая, сладкая, маринованная пища, алкоголь, сладкая газировка. Пищу нужно готовить на пару, тушить или запекать.
Хороший эффект в составе комплексного лечения дает физиотерапия. С ее помощью можно быстро снять боли в животе, уменьшить выраженность воспалительного процесса, восстановить тонус пораженного органа.
Если болезнь протекает тяжело, с частыми рецидивами и рисками осложнений, консервативное лечение не дает результата и состояние пациента продолжает ухудшаться, то могут быть использованы хирургические методы Источник:
Хирургическое лечение больных с острым холециститом. Тимербулатов М.В., Тимербулатов Ш.В., Саргсян А.М. Анналы хирургии. 2017. №1. с. 16-20 решения проблемы.
Самым радикальным способом является полное удаление пораженного органа. Сегодня для проведения операции чаще всего используют малоинвазивную лапароскопическую методику. Это существенно снижает риск осложнений и сокращает продолжительность периода реабилитации. Традиционную открытую операцию проводят пациентам с ожирением, желтухой, а также при развитии осложнений. При наличии камней проводится их дробление при помощи УВТ.
Осложнения
Наиболее распространенными осложнениями являются:
- переход воспаления на другие органы пищеварения;
- образование желчных свищей;
- острый панкреатит;
- гангрена;
- механическая желтуха;
- сепсис.
Большинство из вышеприведенных осложнений плохо поддаются терапии и могут привести даже к смерти пациента.

Профилактика
Чтобы минимизировать риск развития данной патологии, необходимо соблюдать следующие рекомендации:
- правильно питаться;
- отказаться от злоупотребления алкоголем;
- не переохлаждаться;
- укреплять иммунитет;
- своевременно лечить острые инфекционные заболевания и обострения их хронических форм Источник:
Профилактика осложнений у больных острым холециститом. Мусаев У. Медицина Кыргызстана. 2013. №6. с. 45-47; - больше двигаться, гулять, заниматься физкультурой;
- не нервничать по пустякам;
- не голодать;
- соблюдать режим труда и отдыха;
- периодически проводить санацию очагов хронической инфекции в организме.

Источники:
- Хирургическое лечение больных с острым холециститом. Тимербулатов М.В., Тимербулатов Ш.В., Саргсян А.М. Анналы хирургии. 2017. №1. с. 16-20
- Современные возможности диагностики острого холецистита. Балаян А.З. Медицинские новости. 2015. №5. с. 19-22
- Лечение острого холецистита: опыт и перспективы. Мальцев А. Б., Гумеров Р.Р., Чижова Е.А., Тюрюмина Е.Э., Панасюк А.И., Шантуров В.А. Acta Biomedica Scientifica. 2011. №4-2. с. 116-122
- Профилактика осложнений у больных острым холециститом. Мусаев У. Медицина Кыргызстана. 2013. №6. с. 45-47
- Холецистит. Современный взгляд на патологию как на важную социально-экономическую составляющую нашего социума. Стяжкина С.Н., Валинуров А.А., Королёв В.К. Здоровье и образование в XXI веке. 2016. №4. с. 50-52























































 192521
192521


































































