Содержание статьи:
- Причины геморроя у женщин
- Симптомы
- Виды
- Диагностика
- Лечение геморроя у женщин
- Лечение во время беременности и после родов
- Осложнения
- Профилактика

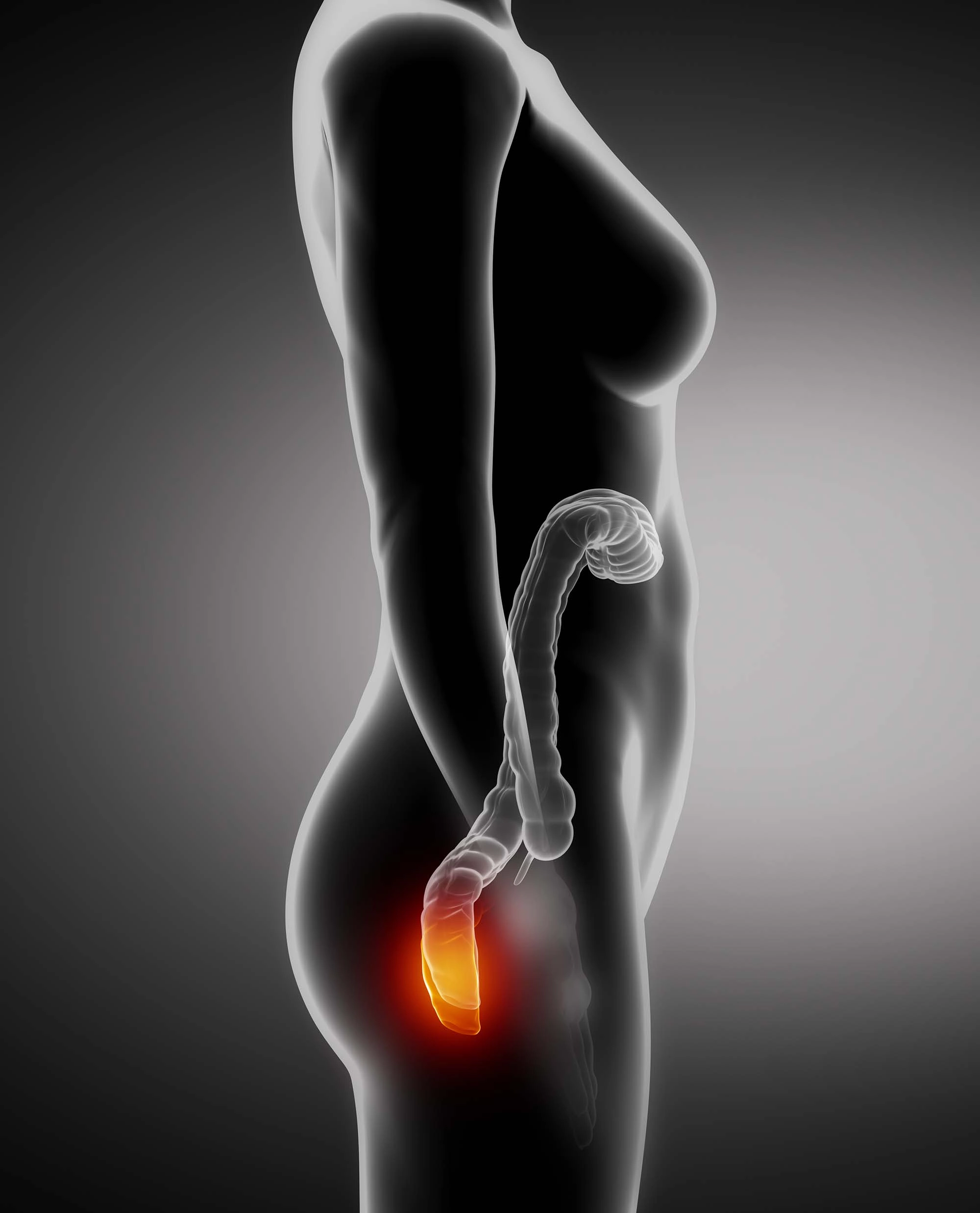
Что такое геморрой у женщин?
Геморрой у женщин — это заболевание, при котором возникает варикозное расширение вен прямой кишки и заднего
прохода с образованием геморроидальных узлов Источник:
Справочник колопроктолога. Шелыгин Ю.А., Благодарный Л.А. М.: Литтера, 2012.
с. 64-89. При отсутствии лечения может возникнуть ущемление выпавших узлов с последующим
их тромбозом. Воспалительный процесс со временем приводит к образованию свищей и развитию парапроктита.
Постоянные кровотечения могут привести к развитию анемии.
Причины геморроя у женщин
Основными причинами развития женского геморроя являются:
1. Беременность и роды. Во время беременности происходит увеличение матки, которая давит на сосуды, что приводит к развитию застойных явлений. Во время родов эти процессы нарастают. При потугах вены таза переполняются кровью, что способствует возникновению заболевания.
2. Менструация. Во время месячных к области малого таза приливает много крови. В результате сосуды переполняются, растягиваются. Вероятность развития геморроя повышается.
3. Профессиональная деятельность. Если женщина постоянно находится в стоячем или сидячем положении, то это приводит к нарушению циркуляции и последующему застою венозной крови.
4. Неправильное питание. Хронические запоры, недостаточное количество растительной клетчатки в рационе, злоупотребление фастфудом и другой жирной пищей приводят к нарушению работы органов пищеварения и увеличению геморроидальных узлов. К факторам риска также можно отнести различные строгие диеты, которые нарушают привычный режим питания.
5. Анальный секс.
6. Хронический стресс, нервное перенапряжение. Возникновение болезни часто бывает связано с психоэмоциональными расстройствами.
7. Резкая потеря веса.
8. Подъем тяжестей, постоянные высокие физические нагрузки.
Симптомы

На ранних стадиях патология никак не проявляет себя клинически. Затем появляются следующие признаки:
- жжение и зуд в области заднего прохода, причем неприятные ощущения обычно усиливаются во время движения и исчезают в состоянии покоя;
- кровотечение из заднего прохода во время дефекации — на ранних стадиях кровь появляется не всегда, обычно это несколько алых капель, по мере прогрессирования болезни кровь выделяется из заднего прохода струйками, во время каждого акта дефекации, цвет выделений ярко-красный;
- дискомфорт, ощущение инородного тела, боли в области ануса, которые усиливаются при ходьбе, кашле, в особо запущенных случаях болевые ощущения не исчезают даже после приема анальгетиков;
- воспаление и отечность кожи вокруг заднего прохода, при пальпации появляются болевые ощущения;
- проблемы со стулом — при данной патологии могут наблюдаться как запоры, так и диарея, после еды пациенты часто испытывают позывы к дефекации, но испражнений нет, в кале появляются посторонние примеси (кровь, слизь, гной);
- общая слабость, ухудшение самочувствия, хроническая усталость, у некоторых пациенток наблюдается снижение показателей артериального давления;
- отсутствие аппетита, тошнота, икота, отрыжка после приема пищи.
Выраженность клинической картины зависит от расположения, размера узлов, наличия сопутствующих патологий, индивидуальных особенностей организма пациентки. Источник:
Геморрой. Воробьев Г.И., Шелыгин Ю.А., Благодарный Л.А. М.: Литтера, 2010.с. 38-40, 114-116, 137-138, 154-183 При появлении первых неприятных симптомов необходимо обратиться к врачу и пройти обследование. На ранних стадиях болезнь хорошо поддается лечению и имеет благоприятный прогноз. При отсутствии своевременной терапии патологические изменения нарастают, что может привести к развитию целого ряда осложнений.

Виды
По локализации различают следующие виды:
- внешний;
- внутренний;
- комбинированный.
Заболевание может протекать в острой и хронической форме.
По клиническому течению выделяют 4 стадии:
1. Во время акта дефекации периодически наблюдаются выделения алой крови из заднего прохода. Выпадения узлов не происходит.
2. Кровотечения могут быть, а могут не быть. Во время дефекации происходит выпадение узлов, которые затем самостоятельно вправляются внутрь.
3. Кровотечения могут быть, а могут не быть. Узлы выпадают во время дефекации и не вправляются сами, пациентке приходится делать это вручную.
4. Узлы постоянно выпадают из заднего прохода, их невозможно вправить даже вручную.
Диагностика
Диагноз ставится комплексно, на основе данных опроса и осмотра пациента, пальцевого ректального исследования, результатов инструментальных методов обследования. На приеме врач беседует с пациентом, пытаясь установить причины развития заболевания.
При осмотре заднего прохода доктор оценивает форму ануса, наличие рубцов, деформации, состояние кожи. Также проверяется анальный рефлекс, оценивается степень тромбоза и выпадения узлов, возможность самостоятельного вправления. Источник:
Основы колопроктологии. Воробьев Г.И. М.: МИА, 2006. с.79-82, 94
Во время пальцевого ректального исследования выявляют степень болезненности, состояние сфинктера, силу сокращений, наличие воспаления слизистой, новообразований в анальном канале.
При необходимости могут быть назначены дополнительные методы обследования:
- анализ крови;
- колоноскопия (выявляют опухолевые и воспалительные патологии толстого кишечника).
Важно! Любая инструментальная диагностика проводится после курирования воспаления и устранения болевых ощущений.

Лечение геморроя у женщин
Выбор метода лечения зависит от степени тяжести заболевания, возраста, особенностей организма пациентки.
1. Консервативная терапия. Показана на ранних стадиях заболевания. В первую очередь необходимо нормализовать питание. Для этого женщине назначают специальную диету. При наличии показаний (хронический запор) могут быть назначены слабительные средства.
Пациенту назначают препараты, укрепляющие стенки вен, что приводит к уменьшению размеров узлов. Местно показано введение в задний проход свечей, мазей, которые являются средствами симптоматической терапии и оказывают анальгетическое, противовоспалительное, кровоостанавливающее, ранозаживляющее действие. Для снятия болей назначают местные анестетики, для решения проблемы тромбозов — местные антикоагулянты, для снятия воспаления — НПВС.
Консервативная терапия снимает симптомы заболевания и предотвращает развитие рецидивов. Симптоматическое лечение не решает проблему полностью, а лишь на время облегчает самочувствие женщины. Источник:
Патологическая анатомия. Т. 1.: учебник: в 2 т.под ред. Паукова В.С. М.: ГЭОТАР-Медиа, 2020
Важно! Не стоит заниматься самолечением. Это может ухудшить течение болезни и привести к развитию тяжелых осложнений. При появлении первых симптомов необходимо обратиться к специалисту.
2. Малоинвазивные методики. Хроническую рецидивирующую форму болезни лечат хирургическими методами. На ранних стадиях оптимальным выбором являются малоинвазивные способы. Операции проводятся амбулаторно, пациент может покинуть клинику в тот же день. Период реабилитации короткий. К преимуществам малоинвазивных операций также можно отнести малое количество противопоказаний.
Сейчас чаще всего используют следующие методики:
- склеротерапия — в патологически расширенные вены вводят специальные вещества, которые склеивают их стенки и выключают из кровообращения;
- лигирование латексными кольцами;
- инфракрасная коагуляция — прижигание ножек узлов.
На 1 и 2 стадии используют коагуляцию и склеротерапию. В более запущенных случаях показано лигирование.
3. Хирургический метод. Самый старый и наиболее травматичный метод лечения, суть которого заключается в хирургическом иссечении узлов. Во многих государственных клиниках данная методика до сих пор является наиболее распространенной.
К недостаткам такого вмешательства относят:
- использование общего наркоза;
- высокая травматичность;
- длительность операции;
- большие потери крови;
- возможные осложнения (формирование свищей, нагноение швов, кровотечения, недержание кала);
- боли после операции;
- долгий период реабилитации.
Но несмотря на все эти недостатки в ряде случаев, на поздних стадиях заболевания такая операция является единственным способом решения проблемы.
Лечение во время беременности и после родов
Беременным и кормящим женщинам делать операцию не нужно. Причины расширения вен заднего прохода у них обычно физиологические:
- повышение внутрибрюшного давления;
- гормональный сбой;
- увеличение количества циркулирующей крови;
- сильное натуживание во время родов.
Постепенно большая часть этих проблем исчезает, гормональный фон нормализуется, запоры проходят, внутрибрюшное давление снижается, восстанавливается иммунитет, и женщина выздоравливает. В большинстве случаев узлы исчезают самостоятельно через некоторое время после родов.
Важно! При проведении консервативной терапии во время беременности и после родов необходимо соблюдать осторожность. Некоторые действующие вещества средств от геморроя могут попасть в кровь и нанести вред плоду. Поэтому лечиться нужно только под наблюдением специалиста.
Осложнения
При отсутствии своевременного лечения повышается риск развития осложнений. Кроме этого, если болезнь запустить, то консервативная терапия уже не поможет, придется делать операцию. К возможным осложнениям геморроя у женщин относят дисбактериоз и кандидоз. Развитие данных патологий связано со снижением иммунитета и нарушением состава микрофлоры влагалища и органов пищеварения.
К осложнениям заболевания также относят:
- тромбоз вен — в сосудах прямой кишки образуются тромбы;
- анальные трещины — дефект слизистой заднего прохода, проявляется сильными болевыми ощущениями, зудом, которые усиливаются во время и после дефекации, спазмом сфинктера, выделением небольшого количества алой крови, постоянное травмирование каловыми массами приводит к образованию незаживающей гнойной язвы;
- анемия – одно из самых тяжелых и опасных осложнений, возникает из-за постоянных потерь крови во время дефекации, что приводит к снижению уровня гемоглобина;
- парапроктит — это воспаление и нагноение тканей, которые окружают прямую кишку;
- язвенный колит — воспаление слизистой толстого кишечника, которое сопровождается образованием язв;
- присоединение вторичной инфекции.

Профилактика
Чтобы максимально снизить вероятность развития заболевания, необходимо соблюдать следующие рекомендации:
- правильно питаться — отказаться от фастфуда, жирной жареной, соленой, копченой, маринованной, острой пищи, включить в рацион больше свежих фруктов и овощей;
- не допускать развития запоров;
- не напрягать мышцы живота во время дефекации;
- соблюдать правила интимной гигиены;
- больше двигаться, гулять на свежем воздухе, заниматься физкультурой;
- не поднимать тяжести;
- правильно оборудовать рабочее место;
- при сидячей работе периодически делать перерывы и проводить небольшую разминку Источник:
Клинические рекомендации. Колопроктология. под ред. Шелыгин Ю.А. Москва: ГЭОТАР-Медиа, 2015; - регулярно проводить санацию очагов хронической инфекции в организме;
- своевременно лечить заболевания органов пищеварения;
- регулярно проходить профилактические обследования, это позволит выявить возможные проблемы со здоровьем на ранних стадиях, что существенно облегчит лечение и улучшит прогноз.

Источники:
- Справочник колопроктолога. Шелыгин Ю.А., Благодарный Л.А. М.: Литтера, 2012. с. 64-89
- Клинические рекомендации. Колопроктология. под ред. Шелыгин Ю.А. Москва: ГЭОТАР-Медиа, 2015
- Геморрой. Воробьев Г.И., Шелыгин Ю.А., Благодарный Л.А. М.: Литтера, 2010.с. 38-40, 114-116, 137-138, 154-183
- Основы колопроктологии. Воробьев Г.И. М.: МИА, 2006. с.79-82, 94
- Патологическая анатомия. Т. 1.: учебник: в 2 т.под ред. Паукова В.С. М.: ГЭОТАР-Медиа, 2020









































 200811
200811