Содержание статьи:
- Причины возникновения
- Патогенез
- Симптомы и первые признаки заболевания
- Классификация заболевания
- Осложнения
- Продолжительность жизни
- Диагностика
- Методы лечения
- Прогноз и профилактика болезни
Болезнь Паркинсона еще называют истинным паркинсонизмом и дрожательным параличом. Это хроническая медленно прогрессирующая патология. Ее основное проявление — вегетативные расстройства и двигательные нарушения. К последним относят повышение тонуса мышц (мышечную ригидность), снижение двигательной активности, тремор, затруднения в поддержании тела в равновесии. Источник:
Болезнь Паркинсона. Аралбаева А.Д., Каменова С.У., Кужыбаева К.К. Вестник КазНМУ. 2019. №1. с.196-197 Болезнь Паркинсона следует отличать от паркинсонизма — синдрома, который возникает у пациентов с различными неврологическими заболеваниями, например, инсультами, энцефалитами, опухолями головного мозга.
Среди всех патологий нервной системы истинный паркинсонизм — одна из основных причин стойкой утраты трудоспособности и смертности. За последние 25 лет распространенность болезни Паркинсона выросла в два раза, показатель инвалидности — на 81%, а летальности — на 100%.
Заболевание чаще поражает лиц пожилого возраста. Так, после 60 лет его выявляют у 1%, а после 85 лет — у 2,6–4%. В ряде случаев первые симптомы дрожательного паралича проявляются до 40 лет, а иногда и у людей младше 20 лет.
Причины возникновения
Сегодня неизвестны точные причины, которые вызывают развитие истинного паркинсонизма. Предполагают, что основными этиологическими факторами выступают:
- Естественные процессы старения. Они сопровождаются уменьшением количества нейронов в составной части экстрапирамидной системы головного мозга — черной субстанции. Кроме того, в нервных клетках накапливаются особые белковые образования — тельца Леви.
- Проживание в местности с неблагоприятной экологической ситуацией, работа на вредном производстве. Доказано, что существует целый класс органических соединений (гербициды, пестициды), которые обладают нейротоксическим эффектом. Они способны разрушать нейроны черной субстанции. Кроме того, этот процесс сопровождается образованием большого количества свободных радикалов, которые повреждают мембраны нервных клеток и клеточных структур, что увеличивает объем поражения.
- Генетическая предрасположенность. Иногда отслеживается семейный анамнез болезни. Развитие заболевания связано с мутациями генов SNCA, LRTK2, PRKN и другими.
По статистике, дрожательный паралич в три раза реже бывает у курильщиков. Также защитный фактор — употребление кофеина. Но не стоит пытаться таким образом предотвратить развитие дегенеративных процессов в головном мозге, так как никотин и избыток кофеина наносят огромный вред сердечно-сосудистой системе, становятся причиной быстропрогрессирующего атеросклероза, ишемической болезни сердца, хронической цереброваскулярной недостаточности (нарушение работы мозга).
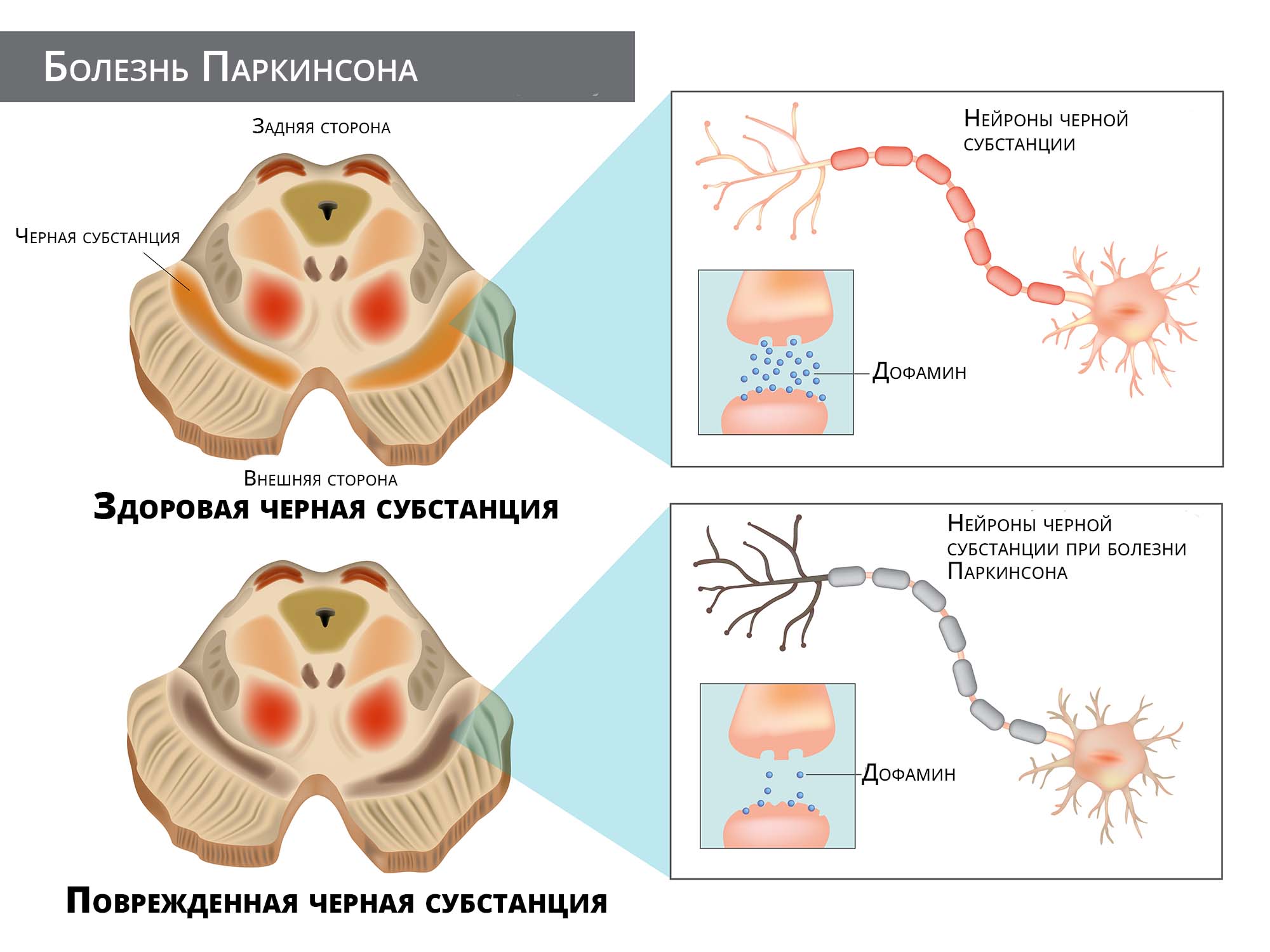
Патогенез
Воздействие негативных факторов запускает дегенеративные процессы (постепенную гибель нейронов). Однажды начавшись, они уже никогда не заканчиваются, а медленно прогрессируют и постепенно распространяются по всем мозговым отделам, охватывая в том числе структуры экстрапирамидной системы — голубое пятно, базальные ядра, черное вещество. Источник:
Биомаркеры болезни Паркинсона. Сапронова М.Р., Шнайдер Н.А. Вестник КБ №51. 2014. №3. с.35-37 Когда погибает 60–80% нейронов этих анатомических образований, у человека возникает истинный паркинсонизм.
Физиологическое значение экстрапирамидной системы (система головного мозга, которая отвечает за управление движениями, поддержание мышечного тонуса, позы) заключается в регулировании плавности произвольных движений, способности людей принимать наиболее оптимальную для выполнения того или иного действия позу. Из-за снижения концентрации нейромедиатора дофамина нарушается передача электрохимического импульса.
Симптомы и первые признаки заболевания

Клиническая картина дрожательного паралича включает в себя четыре вида двигательных нарушений:
- тремор;
- ригидность (твердость, неподатливость);
- гипокинезию (снижение двигательной активности, замедленность движений);
- постуральные расстройства (трудности с удержанием равновесия).
Очевидный симптом болезни — тремор. Это непроизвольные колебательные ритмичные движения. Наиболее типичный — тремор покоя (дрожание подбородка, губ и верхних конечностей при пребывании человека в спокойном состоянии). Реже бывают другие виды:
- постуральный тремор — дрожание возникает, когда пациент принимает определенные позы (например, разводит руки в стороны);
- интенционный тремор — дрожание конечности происходит в момент, близкий к окончанию какого-либо целенаправленного движения.
Ригидность мышц на начальных стадиях болезни Паркинсона обычно выражена слабо, проявляется незначительной асимметрией тонуса конечностей.
Обязательный признак заболевания — гипокинезия. У больного снижается двигательная активность, замедляется темп, уменьшается объем выполняемых движений. В результате страдают мимика, жесты, речь и плавность моторики. На ранних стадиях выявить гипокинезию позволяют так называемые демонстрационные приемы. Например, врач может попросить пациента быстро сжать и разжать кулаки. Родственники больного могут обратить внимание на то, что у него возникают затруднения при выполнении многих элементарных действий: застегивании пуговиц, бритье и других.
Постуральная неустойчивость при истинном паркинсонизме возникает достаточно рано. Однако выраженным это нарушение становится на третьей стадии заболевания.
Менее характерные для болезни Паркинсона симптомы — слюнотечение, затрудненное глотание, нарушения речи и сна, депрессия, деменция, расстройства мочеиспускания, синдром беспокойных ног и др.

Классификация заболевания
Существует несколько классификаций болезни. В зависимости от возраста, в котором начал появляться дрожательный паралич, выделяют следующие формы:
- ювенильную — первые симптомы возникают у людей младше 20 лет;
- с ранним началом — признаки появляются до 40 лет;
- с поздним дебютом — развивается у людей старше 40 лет.
Также существует классификация, в основе которой лежат особенности двигательных нарушений. В соответствии с ней существуют следующие формы истинного паркинсонизма:
- Дрожательная. Преобладающий симптом — тремор.
- Акинетико-ригидная. Замедление и бедность активных движений, своеобразное повышение тонуса мышц.
- Смешанная (акинетико-ригидно-дрожательная). Сочетает признаки обеих форм.
В зависимости от степени тяжести течения патологического процесса выделяют пять стадий болезни Паркинсона:
- 0 стадия. Какие-либо проявления двигательных расстройств отсутствуют, хотя в мозге патологический процесс уже идет.
- 1 стадия. Симптомы заболевания носят односторонний характер.
- 2 стадия. Отмечаются двусторонние двигательные нарушения, но человек не испытывает затруднений в удержании равновесия при смене позы.
- 3 стадия. Есть постуральные расстройства, поэтому пациенту сложно сохранять равновесие, однако ему не нужен посторонний уход.
- 4 стадия. Двигательная активность значительно страдает, но люди могут, хотя и с трудом, стоять и передвигаться по квартире.
- 5 стадия. Человек полностью прикован к постели.
В зависимости от скорости прогрессирования болезни выделяют следующие формы дрожательного паралича: быстрая, умеренная и медленная.
Осложнения
Ограничения мышечной активности становится причиной замедления основного обмена, тока крови. Уже на третьей стадии у пациентов резко возрастает риск тромбообразования, что грозит возникновением многих серьезных заболеваний:
- ишемического инсульта;
- инфаркта миокарда;
- ТЭЛА (тромбоэмболия легочной артерии).
Из-за длительного пребывания в постели у людей с болезнью Паркинсона нередко возникают пролежни, а их инфицирование может привести к сепсису. Другие частые осложнения — аспирационная и застойная пневмония.
У многих пациентов развивается тяжелая депрессия с выраженными суицидальными мыслями. Если врач им не назначит соответствующее лечение, то они могут совершить попытку самоубийства.
Правильно подобранная терапия истинного паркинсонизма во многих случаях позволяет предотвратить развитие осложнений. Поэтому так важно при появлении первых симптомов патологии обратиться к врачу. Источник:
Клиническая диагностика болезни Паркинсона. Раздорская В.В., Юдина Г.К. БМИК. 2014. №3. с.175-177
Продолжительность жизни
Продолжительность жизни при болезни Паркинсона во многом зависит от возраста пациента, в котором появились первые клинические симптомы. При возникновении истинного паркинсонизма до 40 лет люди могут прожить 35–40 лет (при условии полноценного систематического лечения). Несколько меньше продолжительность жизни при развитии заболевания в возрасте от 41 до 65 лет. Она составляет в среднем 20–30 лет. Наиболее неприятный прогноз у пациентов старшей возрастной группы: от 65 лет и больше. У них патология быстро прогрессирует, часто развиваются осложнения. Продолжительность жизни в данном случае, как правило, не превышает 5 лет.
Диагностика
Диагностику истинного паркинсонизма проводят в несколько этапов. Сначала врач узнает у пациента его жалобы, тщательно собирает анамнез жизни и болезни, проводит общий и неврологический осмотр.
Для постановки правильного диагноза необходимо провести дифференциальную диагностику между болезнью Паркинсона и синдромом паркинсонизма, который возникает на фоне некоторых патологий нервной системы. Критерии, которые позволяют исключить истинный паркинсонизм:
- окулогирные кризы — эпизодическое нарушение движения глаз;
- курс лечения нейролептиками, который предшествовал появлению двигательных нарушений;
- указания на перенесенные в прошлом инсульты, энцефалит, черепно-мозговые травмы;
- односторонние нарушения на протяжении трех лет и более;
- длительная ремиссия;
- наличие мозжечковых симптомов — нарушенная координация движений, горизонтальный нистагм (ритмичные подергивания глазных яблок), скандированная речь, снижение мышечного тонуса;
- надъядерный паралич взора — редкое нейродегенеративное заболевание центральной нервной системы;
- выявление симптома Бабинского — патологический разгибательный стопный рефлекс;
- наличие гидроцефалии (скопление жидкости внутри головного мозга) или опухолей;
- неэффективность лечения высокими дозами леводопы.
Для подтверждения диагноза болезни Паркинсона необходимо наличие минимум трех из следующих критериев:
- тремор покоя;
- прогрессирующее течение;
- односторонние нарушения движения в начальных стадиях;
- асимметрия симптоматики — двигательные нарушения сильнее выражены с той стороны, с которой началось заболевание;
- длительность болезни более десяти лет;
- уменьшение выраженности симптомов в ответ на применение леводопы;
- эффективность терапии леводопой, которая сохраняется свыше пяти лет.
При обследовании пациентов с подозрением на истинный паркинсонизм используют различные методы инструментальной диагностики: электроэнцефалографию, реоэнцефалографию, компьютерную и магнитно-резонансную томографию. Источник:
Болезнь Паркинсона: диагностика и лечение. Фёдорова Н.В. СТПН. 2016. №1. с.13-17
Методы лечения
Существуют различные методы терапии истинного паркинсонизма.
Медикаментозная терапия
При лечении болезни Паркинсона на ранних стадиях лекарства назначают в минимальных дозировках, которые могут обеспечить положительную динамику. Обычно на данном этапе используют препараты, которые усиливают синтез дофамина, предотвращают его обратный захват, активизируют дофаминовые рецепторы.
Подобные фармакологические средства, хотя и менее эффективны, чем леводопа, на начальных стадиях неплохо купируют симптоматику.
На поздних стадиях двигательные нарушения нарастают и плохо поддаются медикаментозной коррекции. Это требует повышения дозировки производных леводопы. Нередко в схему терапии врачи включают ингибиторы КОМТ.
При нарушениях сна, депрессии, повышенной тревожности, галлюцинациях человека обязательно направляют на консультацию к психиатру. По показаниям для купирования психических нарушений больному могут назначить нейролептики, антидепрессанты, транквилизаторы. Источник:
Лечение болезни Паркинсона. Артемьев Д.В. Клиницист. 2007. №1. с.38-45
Оперативное вмешательство
В настоящее время существует две хирургические техники, которые направлены на улучшение состояния больных с истинным паркинсонизмом:
- Электростимуляция структур головного мозга, которые отвечают за двигательную активность. В ходе операции в эти структуры имплантируют электроды, а под кожу в области грудной клетки — нейростимулятор. Подобные операции не только способствуют улучшению двигательной активности, но и замедляют скорость прогрессирования заболевания.
- Разрушение некоторых мозговых структур. Для устранения тремора проводят таламотомию — разрушение определенных ядер гипоталамуса. При необходимости улучшить двигательную активность человека могут провести паллидотомию (хирургическое вмешательство для устранения двигательных расстройств). Эти операции достаточно сложные, они сопряжены с высоким риском различных осложнений.
Показания к хирургическому лечению болезни Паркинсона, выбор метода операции определяет лечащий врач после тщательного обследования пациента.
Народные средства
Комплексную терапию истинного паркинсонизма иногда дополняют некоторыми рецептами народной медицины. Это можно делать только после согласования с лечащим врачом.
При лечении народными средствами, как правило, пьют травяные сборы со спазмолитическим и седативным действием. Хороший эффект оказывают хвойные и шалфейные ванны. Но не стоит полагать, что с помощью трав можно замедлить прогрессирование или добиться выздоровления людей с болезнью Паркинсона.
Лечебная физкультура и массаж
Умеренные физические нагрузки оказывают благоприятное влияние на мышечный тонус и координацию движений, способствуют улучшению психоэмоционального состояния. При составлении комплекса в него включают достаточно простые упражнения и обязательно предусматривают проработку во время занятия всех групп мышц. Некоторые упражнения пациент может делать самостоятельно, другие — с инструктором.
Массаж не только поддерживает тонус мышц, но и улучшает в них кровоснабжение, обменные процессы. При дрожательном параличе его обычно сочетают с пассивными физическими упражнениями (совместно со специалистом).
Прогноз и профилактика болезни
Прогноз при истинном паркинсонизме зависит от многих факторов. Эффективность лечения повышается, если начать терапию на ранних стадиях заболевания. Если человек будет тщательно соблюдать все предписания врача, качество его жизни на длительное время сохранится на удовлетворительном уровне. Однако невозможно остановить начавшиеся в головном мозге патологические процессы, поэтому болезнь будет прогрессировать.
Специфическую профилактику болезни Паркинсона на сегодня не разработали. Чтобы снизить риск заболевания, важно вести здоровый образ жизни: отказаться от вредных привычек, заниматься спортом, придерживаться правильного питания, избегать стрессов и переутомлений.
Источники статьи:
- Болезнь Паркинсона. Аралбаева А.Д., Каменова С.У., Кужыбаева К.К. Вестник КазНМУ. 2019. №1. с.196-197
- Биомаркеры болезни Паркинсона. Сапронова М.Р., Шнайдер Н.А. Вестник КБ №51. 2014. №3. с.35-37
- Лечение болезни Паркинсона. Артемьев Д.В. Клиницист. 2007. №1. с.38-45
- Клиническая диагностика болезни Паркинсона. Раздорская В.В., Юдина Г.К. БМИК. 2014. №3. с.175-177
- Болезнь Паркинсона: диагностика и лечение. Фёдорова Н.В. СТПН. 2016. №1. с.13-17







































 25368
25368