Содержание статьи:
- Причины возникновения
- Пути заражения
- Факторы риска
- Патогенез
- Классификация
- Симптомы бактериального менингита
- Возможные осложнения
- Диагностика
- Методы лечения
- Прогноз и профилактика болезни
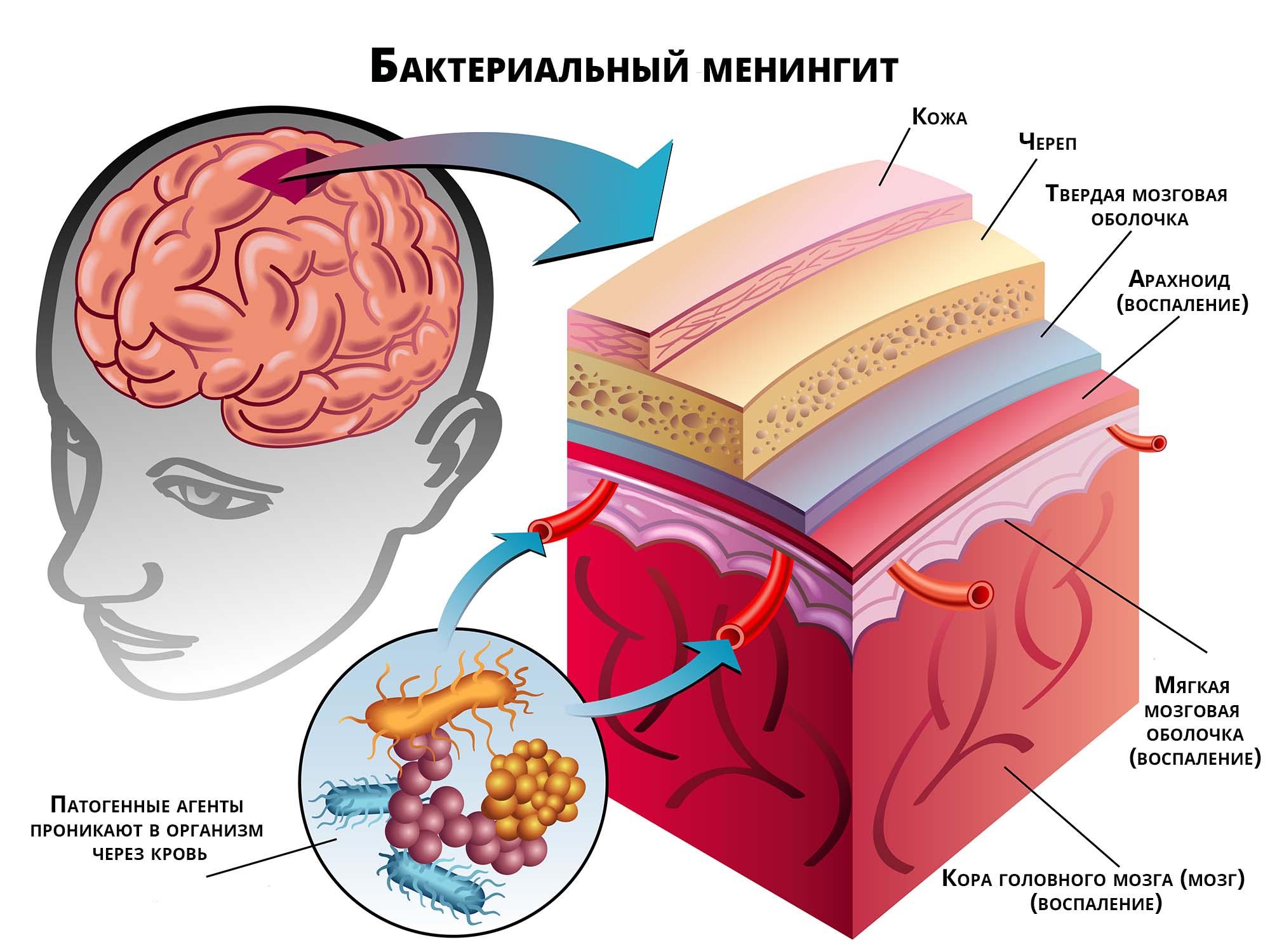
Бактериальный менингит — инфекционное заболевание, при котором воспаляются оболочки головного мозга и субарахноидального пространства. Эта болезнь встречается чаще других нейроинфекций, приводящих к летальному исходу. Источник:
Эпидемиологические особенности гнойных бактериальных менингитов. Королева И.С., Белошиикий Г.В., Спирихина Л.В., Закроева И.М., Грачева А.М., Чистякова Г.Г., Мясников В.А. Эпидемиология и вакцинопрофилактика. 2004. №3. с.8-14
Причины возникновения
В разном возрасте причины заболевания отличаются, потому что иммунный статус формируется постепенно.
У младенцев и новорожденных детей бактериальный менингит развивается на фоне распространения патогенной флоры: листерий, кишечной палочки, микобактерий туберкулеза, стрептококков группы В. У детей и подростков заболевание развивается при распространении грамположительных кокков, грамотрицательных диплококков. Пик заболеваемости приходит на десятилетний возраст.
У взрослых людей бактериальный менингит вызывает золотистый стафилококк, листерия, пневмококк, гемофильная палочка, менингококк, стрептококк, клебсиелла, лептоспира, бруцелла и др. В любом возрасте бактериальный менингит, вызванный менингококком, наиболее опасный. Высокая вероятность заражения при ослаблении иммунитета и наличия иммунодефицита на фоне нейтропении, спленэктомии, лимфомы Ходжкина, СПИДа.
Пути заражения
Способов передачи бактерий, вызывающих менингит, несколько:
- Воздушно-капельный путь, при котором слизистые оболочки носоглотки служат входными воротами.
- Половой путь. Бактерии, находящиеся на слизистых оболочках, передаются во время полового контакта с инфицированным.
- Через травму головы, например, при ранении или открытой черепно-мозговой травме.
- Проведение нейрохирургической или другой операции при наличии очага инфекции в желудочно-кишечном тракте или дыхательных путях.
- Через кровь.
- Родовые пути. Новорожденный заражается от матери при естественных родах или внутриутробно.
Бактерии проникают в мозг через сосцевидный отросток черепа, среднее ухо, околоносовые пазухи.
Факторы риска
Угроза заражения бактериальным менингитом высокая при нахождении в инфекционных плохо проветриваемых боксах, проведении операций в условиях антисанитарии, диагностировании иммунодефицитных состояний, поездках в африканские страны.
Вероятность тяжелого течения заболевания повышается при:
- госпитализации больного позже, чем через двое суток после появления первых симптомов;
- оказании медицинской помощи вне реанимации;
- необоснованном подборе антибиотика;
- неквалифицированной интенсивной терапии;
- поздней этиологической расшифровке диагноза;
- неправильной оценке адекватности этиотропной терапии.
Патогенез
Головной мозг защищается тремя мозговыми оболочками:
- мягкой оболочкой (она находится ближе всего к мозгу);
- паутинной оболочкой (в ней множество выступов, которые скрепляются с внутренним слоем);
- твердой оболочкой из фиброзной ткани.
Субарахноидальное пространство находится между первыми двумя слоями. В нем множество сосудов, которые питают мозг кровью, и циркулирует цереброспинальная жидкость.
Все три слоя стерильные. Они связаны соединительными тканями. В свою очередь, соединительная ткань состоит из нейронов и глиальных клеток. При заражении через кровь возбудитель проникает в субарахноидальное пространство и распространяется по трем слоям. Если возбудитель проникает через открытые раны в позвоночнике или черепе, сначала поражается твердая мозговая оболочка.
После попадания в мозговые оболочки бактерии высвобождают тейхоевые кислоты и эндотоксины, что провоцирует воспалительную реакцию. Из-за этого в цереброспинальной жидкости резко возрастает уровень белка. Бактерии питаются глюкозой, поэтому в мозг ее поступает меньше. Функциональность паренхимы мозга нарушается, потому что из-за воспаления оболочки сдавливают мозг, и повышается внутричерепное давление.
После интоксикации субарахноидального пространства развивается инфекционно-токсический шок. Это происходит из-за влияния токсинов на вегетативную и центральную нервную систему. Из-за воспаления повышается проницаемость гематоэнцефалического барьера. Развивается цитотоксический отек мозга.
Классификация
По механизму возникновения бактериальный менингит бывает:
- первичным, когда очаг воспаления развивается самостоятельно;
- вторичным — воспаление появляется в ответ на осложнения гнойно-воспалительного процесса в организме.
По длительности менингит может быть острым, подострым и хроническим. Острый бактериальный менингит наиболее опасен, потому что прогрессирует молниеносно. Подострая форма протекает вяло со стертой симптоматикой. Однако риск осложнений здесь выше, чем при острой форме — часто пациент не осознает серьезность ситуации и не начинает лечение.
По типу возбудителя бактериальный менингит бывает:
- Пневмококковый. Пневмококк передается гемофильным путем (через кровь). В этом случае менингит развивается в виде осложнения преморбидного синдрома, гипогаммаглобулинемии, спленэктомии, черепно-мозговой травмы, пневмонии, среднего отита. В некоторых случаях воспаление переходит на белое вещество мозга. Отличается бурным началом.
- Менингококковый. Диагностируется среди взрослых в возрасте 25-50 лет как осложнение назофарингита. Воспаление распространяется быстро по всем системам и органам организма.
- Вызванный гемофильной палочкой типа В. Развивается у детей до полутора лет и взрослых после 60 лет. Возбудитель проникает через кровь или лимфу в мозг из очага воспаления в среднем ухе, органах дыхания, костях. Источник:
Нейровизуализация при бактериальных менингитах у детей. Марченко Н.В., Войтенков В.Б., Скрипченко Н.В., Дубицкий Д.Л., Бедова М.А., Овчинников А.С., Чуркина Д.Н. Клиническая практика. 2021. №1. с.72-81 Реже возбудитель проникает в мозг после черепных травм. Болезнь прогрессирует постепенно, сначала появляются признаки ОРВИ. От других форм менингита отличается отсутствием ярко выраженных менингиальных симптомов.
Бактериальные менингиты, вызванные стафилококком и стрептококком, встречаются редко. Они отличаются склонностью к затяжному течению в тяжелой форме. Стрептококковый бактериальный менингит развивается в ответ на осложнения эндокардита. Его симптомы похожи с симптомами менингоэнцефалита.
Бактериальный менингит классифицируется по течению на следующие типы:
- Фульминантный. Симптомы появляются и развиваются стремительно — болезнь может прогрессировать за несколько часов.
- Острый. Развитие заболевания происходит в течение трех суток, затем состояние больного резко ухудшается, развиваются осложнения.
По степени тяжести заболевание протекает в следующих формах:
- Легкая. Проявляются общие симптомы, а менингеальные признаки отсутствуют. Больной жалуется на головную боль, тошноту и слабость.
- Средняя. Обостряются менингиальные симптомы, держится фебрильная температура (39 градусов). Больной в сознании.
- Тяжелая. Общие и менингеальные признаки болезни явные. Больной находится без сознания. Есть риск развития отека мозга и судорог.
Бактериальный менингит может протекать с осложнениями и без них. В первом случае течение болезни тяжелое. Есть риск летального исхода, поэтому требуется срочная интенсивная терапия. После выздоровления остаются неврологические патологии.
При неосложненном течении остаточных явлений нет. Пациент полностью выздоравливает.

Симптомы бактериального менингита
Инкубационный период от двух до десяти суток.
Признаки заболевания делятся на общемозговые и менингеальные. В зависимости от возбудителя последовательность появления симптомов отличается.
Общемозговые симптомы
Неспецифические признаки:
- интенсивная распирающая головная боль, которая усиливается при кашле, движении головы, разговоре;
- головокружение;
- повышение температуры до субфебрильных или фебрильных значений;
- тошнота и рвота, приступы не приносят облегчения;
- нарушения сознания — наблюдается при средней и тяжелой степени заболевания;
- психомоторное возбуждение: речевая и/или двигательная активность внезапно повышается;
- судороги;
- сонливость, сменяющаяся активностью;
- редко галлюцинации и бред.
Менингеальные симптомы
Вкупе симптомы бактериального менингита указывают на поражение церебральных оболочек мозга.
Признаки первой группы:
- светобоязнь;
- резкая реакция на прикосновения, резкие звуки.
Признаки второй группы:
- Ригидность мышц затылка. Сложно или невозможно прикоснуться подбородком к груди в положении лежа. У пожилых людей и алкоголиков этот симптом отсутствует.
- Симптом Кернинга. В положении лежа при сгибании тазобедренного сустава ноги в коленях не выпрямляются. В момент распрямления ног обостряется боль в позвоночнике.
- Симптом вставания у младенцев. Малыш сначала опирается областью затылка на ладонь, потом опирается пятками и стопами на кровать, потому что мышцы ног, туловища и шеи напряжены..
- Симптомы Брудзинского:
- Средний. При надавливании на лобок ноги сгибаются сами по себе в коленях и тазобедренном суставе.
- Верхний. В положении лежа больной пытается приподнять голову и наклонить к груди. В этот момент ноги сгибаются в коленях и тазобедренном суставе.
- Щечный. При надавливании на щеки под скулами сгибаются предплечья, и поднимаются плечи.
- Нижний. Если одну ногу согнуть в тазобедренном суставе и коленях, то другая согнется автоматически.
Больной максимально разгибает туловище, запрокидывает назад голову, колени подгибает к животу. Вперед он согнуться не может из-за ригидности длинных мышц спины.
Признаки третьей группы:
- боль при надавливании на закрытые глаза;
- боль при надавливании на подбородок, область под бровью, под глазом;
- боль при простукивании скуловых дуг и эффект натянутой улыбки;
- боль при простукивании черепа;
- звон треснувшего горшка при нажатии руками на череп;
- боль в голове при нажатии на козелок уха.
Признаки четвертой группы:
- периостальные, сухожильные, брюшные рефлексы оживляются, а затем снижаются один за другим;
- повышение чувствительности кожного покрова;
- рвота фонтаном.
Если поднять младенца за подмышки, он автоматически сгибает ноги в коленях и тазобедренном суставе, подгибает колени к животу (здоровый ребенок свободно двигает ногами в воздухе).
Еще заподозрить бактериальный менингит у грудного ребенка можно по выпячиванию большого родничка, монотонному пронзительному крику, слабому сосательному рефлексу, срыгиванию фонтаном, летаргическому состоянию.

Возможные осложнения
Опасность бактериального менингита объясняется высоким процентом развития тяжелых осложнений во время острого периода заболевания:
- абсцесс головного мозга, при котором в спинномозговой жидкости скапливается гнойный экссудат;
- менингоэнцефалит — воспаление переходит на все оболочки и вещество головного мозга;
- субдуральная эмпиема — гной скапливается между паутинной и твердой оболочками мозга;
- миокардит;
- острая недостаточность печени, почек, надпочечников;
- судорожный синдром;
- полиневропатия критических состояний.
Есть вероятность развития системных осложнений — синдрома неадекватной секреции антидиуретического гормона, синдрома диссеминированного внутрисосудистого свертывания, септического шока. Источник:
Осложнения бактериальных менингитов. Мартынов В.А., Жданович Л.Г., Карасева Е.А., Агеева К.А., Хасанова Л.А. Инфекционные болезни: Новости. Мнения. Обучение. 2018. №1. с.54-59
Бактериальный менингит приводит к следующим последствиям, остающимся на всю жизнь:
- В полости черепа скапливается излишек спинномозговой жидкости, а из-за водянки сдавливаются структуры мозга.
- Хроническая головная боль.
- Лептоменингеальные спайки. Из-за них отток ликвора нарушается.
- Структурная эпилепсия.
- Стойкое нарушение зрения из-за воспаления восьмого черепного нерва.
- Стойкое нарушение слуха из-за воспаления проводящих путей между средним ухом и мозгом.
- Хроническая недостаточность почек.
При отсутствии своевременной помощи развивается мозговая грыжа. Она становится причиной летального исхода.
Диагностика
Диагностируют заболевание невролог и инфекционист на основании результатов анализов, проверки клинико-патогенетических синдромов.
Лабораторные анализы
Основной метод установления диагноза — люмбальная пункция. В поясничном отделе позвоночника делают прокол, вставляют в спинной мозг специальную и забирают спинномозговую жидкость для анализа. Во время манипуляций врач оценивает, как быстро вытекает ликвор, какой цвет имеет жидкость.
Пункция запрещена при симптомах повышенного внутричерепного давления, нарушенном сознании, застойном диске зрительного нерва, судорогах.
Исследование биохимического и клеточного состава жидкости проводится методом ПЦР или ИФА для выявления в ней возбудителей воспаления.
Бактериальный менингит подтверждается при следующих показателях:
- повышенный уровень белка;
- увеличенное число нейтрофилов;
- пониженный уровень глюкозы;
- повышенный уровень протеина и лейкоцитов;
- низкое соотношение глюкозы.
Если количество нейтрофилов снижается в динамике, течение болезни благоприятное.
Есть и другие методы выявления патогенов — анализ венозной крови или слизи из носоглотки, посев биоматериала на питательную среду.
Для выявления осложнений назначаются дополнительные исследования:
- биохимический и общий анализ крови. Воспаление подтверждается при высокой скорости СОЭ, увеличенном уровне лейкоцитов;
- анализ мочи по Нечипоренко и Зимницкому для отслеживания работы почек;
- анализ крови на прокальцитонин и ферритин. Высокие уровни свидетельствуют о развитии сепсиса.
Инструментальная диагностика
Развитие патологий на фоне менингита (воспаление околоносовых пазух, кисты, менингиомы и др.) покажет МРТ головного и спинного мозга. Снимки помогут определить скопление ликвора под твердой оболочкой мозга, начинающийся абсцесс, выпот в субдуральной полости, спайки мозга, очаги поражения нервной системы.
Методы лечения
Лечение бактериального менингита проводится только в стационаре. Оно направлено на купирование воспаления мозга и черепных нервов, нормализацию внутричерепного давления. При тяжелом течении больного помещают в палату интенсивной терапии.
В первую очередь, назначают антибиотики. Их могут применять даже до постановки диагноза. После определения возбудителя подбирают конкретные группы антибиотиков, например:
- для борьбы с листерией назначают ампициллин;
- для борьбы с менингококком и клебсиеллой — средства из группы цефалоспоринов третьего поколения;
- для борьбы с золотистым стафилококком и при резистентности к пенициллину — ванкомицин.
Антимикробная терапия проводится в максимальных дозировках. Препараты вводятся внутривенно и перорально. При тяжелом течении антибиотики (ванкомицин и аминогликозиды) вводятся эндолюмбально. Источник:
Оптимизация тактики лечения бактериальных гнойных менингитов. Мазанкова Л.Н., Гусева Г.Д., Крючкова Г.В., Наср М.А. Детские инфекции. 2013. №3. с.36-39
Обязательно назначаются глюкокортикостероиды. Они оказывают противоотечное, противовоспалительное действие, снижают риск развития осложнений.
Осмотический диурез с внутривенным введением маннитола используется при развитии осложнений (вклинение мозга, отек диска зрительного нерва).
Курс лечения длится не менее двух недель. В это время обязательно нужно пить много жидкости, лежать на кровати с приподнятым изголовьем.

Прогноз и профилактика болезни
Прогноз бактериального менингита неутешительный. Высокий риск инвалидности с развитием нейропсихологических нарушений и летального исхода. Показатели смертности колеблются от 17 до 50% в зависимости от возбудителя инфекции и возраста больного. Источник:
Иммунопатогенетические особенности бактериальных гнойных менингитов. Балмасова И.П., Венгеров Ю.Я., Раздобарина С.Е., Нагибина М.В. Эпидемиология и инфекционные болезни. 2014. №5. с.4-9 Своевременно начатое лечение улучшает прогноз.
На сегодняшний день самый действенный способ профилактики бактериального менингита —вакцинация. Детям ставят четыре прививки от пневмококка и пять прививок от гемофильной инфекции. При иммунодефиците вакцинация от менингококковой инфекции особенно показана. При контакте с предполагаемым зараженным человеком надо пройти постэкспозиционную химиопрофилактику, чаще мыть руки, носить медицинскую маску.
Источники статьи:
- Осложнения бактериальных менингитов. Мартынов В.А., Жданович Л.Г., Карасева Е.А., Агеева К.А., Хасанова Л.А. Инфекционные болезни: Новости. Мнения. Обучение. 2018. №1. с.54-59
- Эпидемиологические особенности гнойных бактериальных менингитов. Королева И.С., Белошиикий Г.В., Спирихина Л.В., Закроева И.М., Грачева А.М., Чистякова Г.Г., Мясников В.А. Эпидемиология и вакцинопрофилактика. 2004. №3. с.8-14
- Нейровизуализация при бактериальных менингитах у детей. Марченко Н.В., Войтенков В.Б., Скрипченко Н.В., Дубицкий Д.Л., Бедова М.А., Овчинников А.С., Чуркина Д.Н. Клиническая практика. 2021. №1. с.72-81
- Иммунопатогенетические особенности бактериальных гнойных менингитов. Балмасова И.П., Венгеров Ю.Я., Раздобарина С.Е., Нагибина М.В. Эпидемиология и инфекционные болезни. 2014. №5. с.4-9
- Оптимизация тактики лечения бактериальных гнойных менингитов. Мазанкова Л.Н., Гусева Г.Д., Крючкова Г.В., Наср М.А. Детские инфекции. 2013. №3. с.36-39







































 26825
26825


































































