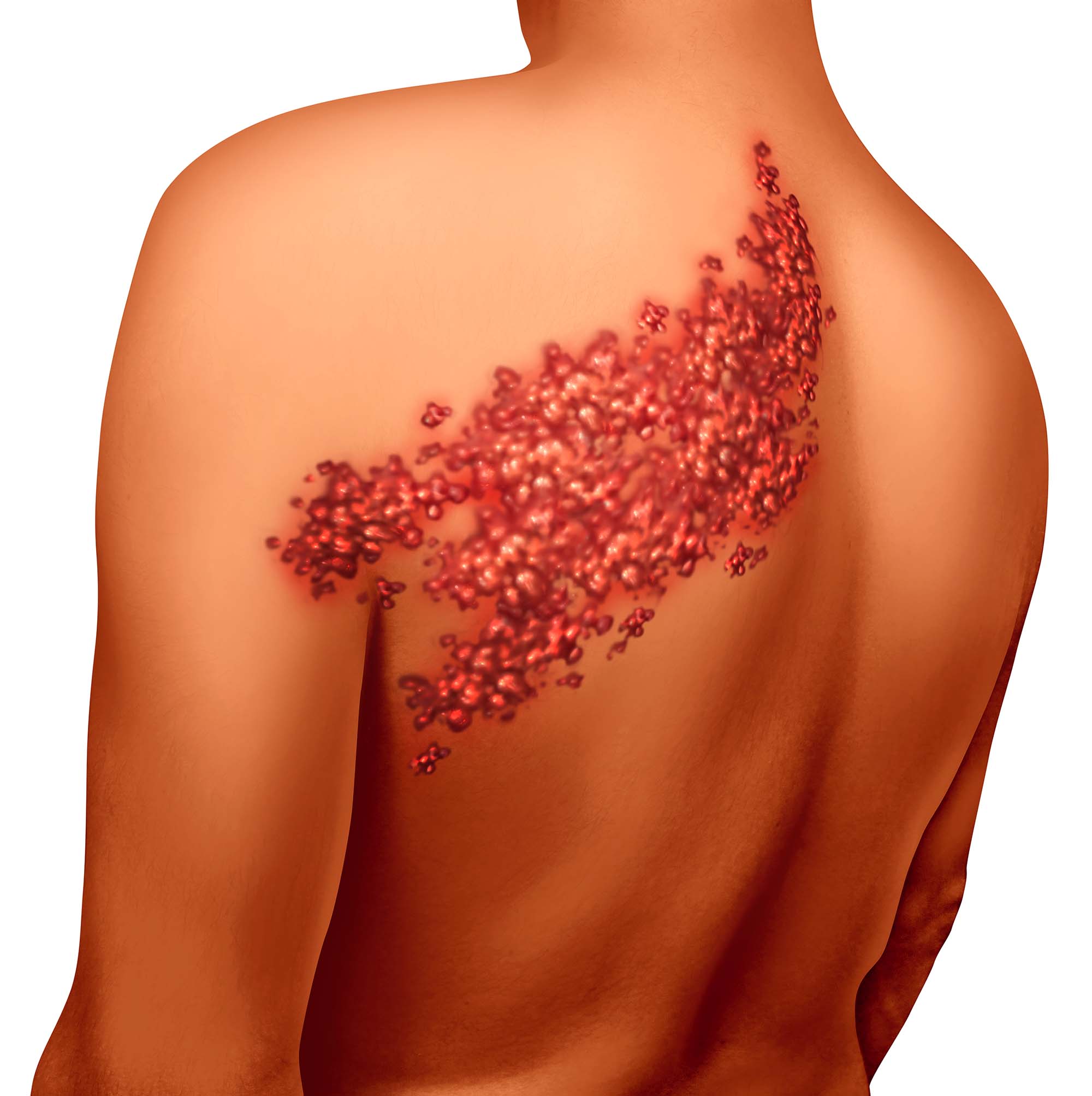
Опоясывающим лишаем называют острое инфекционное заболевание, которое возникает вследствие повторного
активирования вируса ветряной оспы, имеющегося в организме пациента. Возбудитель — Herpes Zoster. Источник:
Ветряная оспа и опоясывающий лишай
— клинические формы инфекции, вызываемой вирусом варицелла-зостер. Гуменюк В.Т., Черниговец
Л.Ф., Савченко П.П., Швец В.М. Инфекция и иммунитет. 2012. №1-2. с.99 (герпес
третьего типа).
Передается болезнь контактным или воздушно-капельным путем. Однажды попав в организм, вирус остается в нем навсегда. Первый контакт обычно происходит в детстве и приводит к развитию ветрянки. В будущем (чаще уже в среднем или пожилом возрасте) при ослаблении иммунитета вирус может снова активироваться, что приводит к повторной ветрянке или развитию опоясывающего лишая.
В последнем случае поражается не только кожа, но и нервная система. Поэтому лечат опоясывающий герпес дерматологи или неврологи (зависит от того, какие проявления наиболее выражены).
Причины
Вирус передается от человека, больного опоясывающим лишаем, ветряной оспой воздушно-капельным или контактным путем. При первом попадании в организм обычно возникает ветрянка. Вирус через слизистые проникает в лимфу, кровь, затем с их током попадает в нервные клетки, где начинает активно размножаться. После выздоровления возбудитель сохраняется в организме всю жизнь, пребывая в неактивном состоянии.
Активация может быть вызвана переохлаждением, снижением иммунной защиты, прохождением курса лучевой или химиотерапии, бесконтрольным приемом гормональных препаратов, тяжелым течением вирусных или инфекционных заболеваний.
Факторы риска
Существует ряд факторов, которые повышают вероятность повторной активации вируса.
К ним относят:
- хронический стресс;
- ВИЧ;
- прием препаратов, которые снижают иммунитет;
- онкологические патологии;
- хронические заболевания;
- переохлаждение;
- прохождение лучевой или химиотерапии;
- перенесенные хирургические операции на коже;
- возраст и ряд других.
Эпидемиология
Заболевание обычно возникают у людей, которые в прошлом перенесли ветрянку. Вирус повторно активируется
из-за снижения иммунной защиты организма. Так как патология развивается вследствие реактивации вируса,
который уже находится в организме, опоясывающий лишай относят к эндогенным заболеваниям Источник:
Эпидемиологическая и клиническая
характеристика опоясывающего лишая. Гузовская Т.С., Чистенко Г.Н., Панкратов В.Г., Гумбар С.А.
Проблемы здоровья и экологии. 2008. №3. с.133-137
Патология не имеет четко выраженной сезонности, не носит массового характера. Чуть чаще болеют люди белой расы и женщины. Больные люди являются источником распространения возбудителя и могут заразить тех, кто в прошлом не болел ветрянкой, особенно детей.
Еще совсем недавно подавляющее большинство случаев болезни приходилось на пожилых людей. Сейчас ситуация изменилась, и опоясывающая форма все чаще регистрируется в более младших возрастных группах.

Симптомы
Основными клиническими признаками заболевания являются:
- боль и жжение на участках кожи, где через несколько часов появятся высыпания;
- стреляющая острая боль в суставах и мышцах в период, когда появляется сыпь;
- чувство онемения, жжения в очагах поражения;
- появление на коже группы пузырьков разного размера;
- покраснение и отек кожи в области высыпаний;
- увеличение лимфоузлов, которые расположены рядом с очагом поражения.
При классическом течении болезни высыпания появляются с одной стороны. Обычно они локализуются на шее, лице, волосистой части головы, на животе, груди, по ходу веток тройничного нерва, межреберных нервов. Спустя несколько дней содержимое сыпи становится мутным, пузырьки подсыхают, на поверхности кожи образуется корочка. Через некоторое время она отпадает, на коже остается легкая пигментация. Рубцов обычно нет. В ряде случаев возможна вторая волна сыпи. Полное заживление обычно наступает через 14-30 дней.
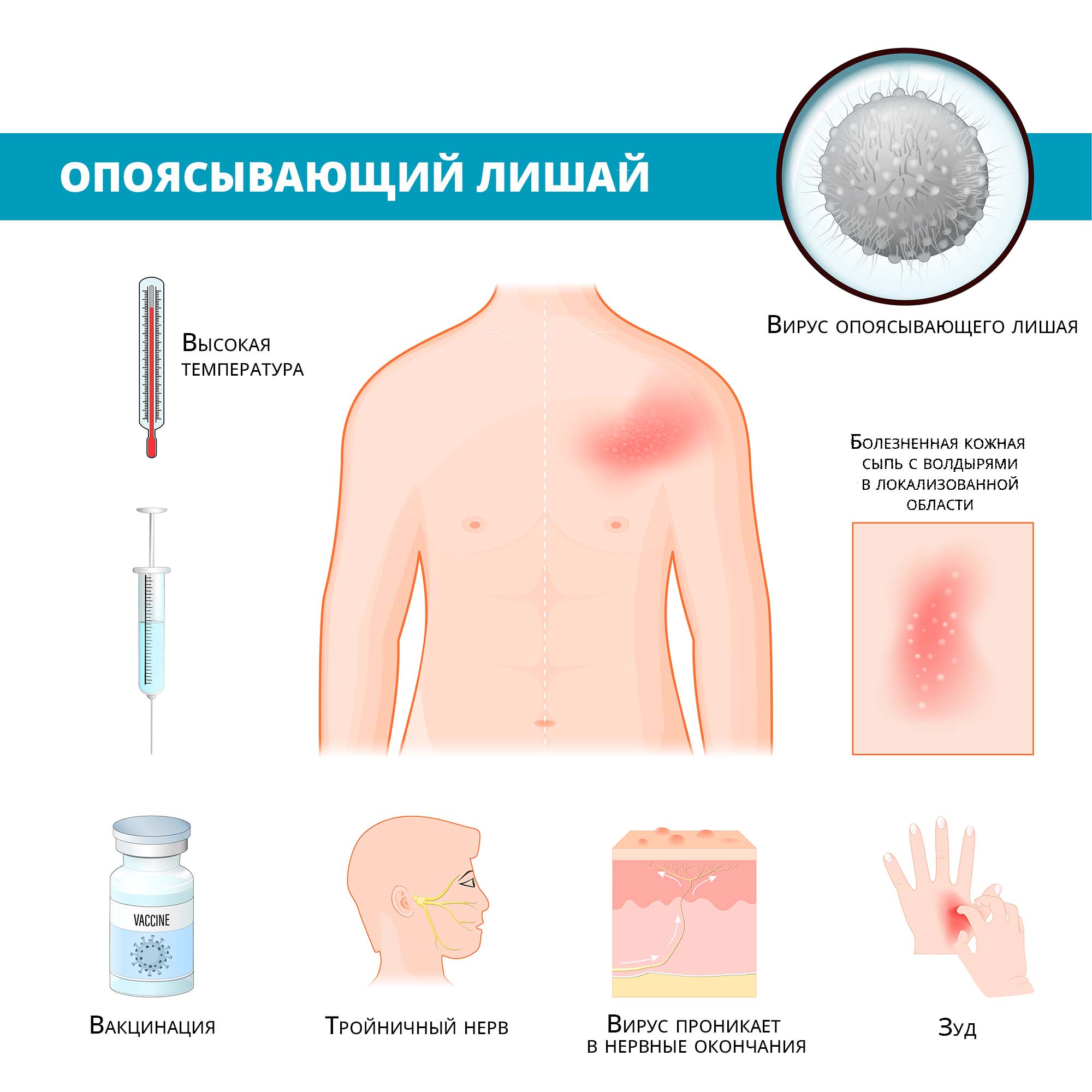
Патогенез
После перенесенной в детстве ветрянки вирус в течение долгих лет находится в спящем состоянии в задних корешках спинного мозга и межпозвоночных нервах. Под воздействием факторов риска возбудитель активируется, покидает нервные клетки и по аксонам нервных стволов начинает двигаться по направлению к коже. Это приводит к появлению на ней характерных высыпаний.
Данный патологический процесс происходит в организме людей со сниженным клеточным иммунитетом. Характер высыпаний напоминает простой герпес.
Ведущую роль в патогенезе заболевания играют нейротропные свойства вируса. Из-за множественных болевых стимулов, частичного повреждения оболочки нервов вирус повышает чувствительность специальных рецепторов ЦНС, которые подают в мозг сигналы опасности. В ответ на это мозг создает ощущение боли, чтобы привлечь внимание к очагу поражения.
Классификация
Различают несколько форм заболевания:
- Ганглиокожная. Вирус поражает сенсорные нервные корешки и может распространиться на любой отдел ЦНС. Это может привести к мышечной слабости, параличу диафрагмы, черепных нервов, хроническому раздражению мочевого пузыря.
- Глазная. Вирус поражает глазничную ветвь тройничного нерва, которая отвечает за работу органов зрения. В период активации вируса по ходу глазничного нерва появляются болезненные высыпания. Они локализуются на слизистой носа, глаз, коже лица.
- Ушная. После активации вирус поражает слуховой и лицевой нервы. Данная форма может протекать незаметно, ее довольно сложно выявить, особенно у пожилых пациентов. Высыпания могут быть на барабанной перепонке, ушной раковине, в слуховом проходе. У больного может возникать нарушение слуха, головокружение, непроизвольные частые движения глаз и даже потеря вкуса.
- Гангренозная. Данная форма может возникнуть у людей с сильно пониженным иммунитетом. Проявляется глубоким поражением кожи с развитием некроза. После заживления на коже остаются глубокие рубцы.
- Менингоэнцефалитическая. Высыпания локализуются по ходу межреберных нервов. Заболевание протекает
тяжело. Примерно в половине случаев все заканчивается летальным исходом из-за развития тяжелого
менингоэнцефалита. Источник:
Клинико-эпидемиологическая характеристика и вакцинопрофилактика опоясывающего лишая (herpes zoster). Афонина Н.М., Михеева И.В. Терапевтический архив. 2013. №11. с.130-133 - Диссеминированная. Поражаются внутренние органы. Прогноз неблагоприятный.
В зависимости от клинических проявлений различают следующие формы болезни:
- атипичная;
- типичная.
По степени тяжести:
- легкая;
- среднетяжелая;
- тяжелая.
Заразна ли болезнь
Опоясывающая форма герпеса является заразной только для тех людей, кто в прошлом не болели ветрянкой. Заражение в большинстве случаев происходит не воздушно-капельным, а контактным путем, при прикосновениях к пораженным участкам кожи больного.
Также заражение может произойти при использовании нательного белья, мочалки, полотенца больного человека. Пациент представляет опасность для окружающих только на начальной стадии заболевания (первую неделю), когда идет процесс появления высыпаний. После того, как сыпь покрывается корочкой больной становится незаразным.
Встречается ли заболевание у детей
На сегодняшний день имеются сообщения о единичных случаях болезни в данной возрастной группе. Риск заболеть наиболее высок у детей, которые перенесли ветрянку уже в первый год жизни. Также к факторам риска относят перенесение инфекции матерью во время беременности.
У детей заболевание обычно протекает в более легкой форме, чем у пожилых людей. Болевой синдром менее выражен, неврологические осложнения развиваются крайне редко.
Опоясывающий герпес при беременности
Течение заболевания у беременных женщин может осложниться развитием энцефалита, пневмонии. Инфицирование в первом триместре может привести к развитию плацентарной недостаточности и выкидышу. Поэтому при появлении первых симптомов необходимо немедленно обратиться в клинику для проведения интенсивного лечения, направленного на профилактику опасных последствий для плода.

Осложнения
При тяжелом течении заболевания возможно развитие следующих осложнений:
- потеря чувствительности в области высыпаний;
- частичное снижение двигательной функции конечностей;
- поражение вирусом оболочек мозга с развитием энцефалита, менингита;
- попадание возбудителя с током крови во внутренние органы, что приводит к развитию вирусного воспаления (пневмония, гепатит и так далее);
- присоединение вторичной инфекции;
- воспаление роговицы, а в тяжелых случаях и всего глазного яблока, что может привести к потере зрения;
- паралич лицевого нерва.
Самым частым осложнением заболевания является невралгия, которая проявляется выраженными болями в очаге поражения. Через некоторое время боль становится менее интенсивной, а спустя несколько месяцев исчезает. Хроническое течение встречается редко, в основном у пожилых людей и лиц с сильно ослабленным иммунитетом.
Рубцов на коже после исчезновения сыпи обычно не остается. Но если больной сильно расчесывает места высыпаний, то возможно присоединение вторичной инфекции и в этом случае образование рубцов вполне возможно.
Диагностика
Постановка диагноза обычно не вызывает у врача особых затруднений. Все становится понятно после опроса и осмотра пациента. Специалист обращает внимание на характер сыпи (односторонний, локализованный), внешний вид пузырьков и жалобы пациента на жгучую сильную боль.
Сложнее диагностировать атипичную форму болезни. При стертом течении какие-либо неврологические симптомы могут отсутствовать. При наличии неврогенных нарушений поставить диагноз до появления высыпаний можно на основании результатов анализов.
Подтвердить герпетическое происхождение сыпи можно при помощи теста Цанка. У пациента берется соскоб с основания пузырька, в котором обнаруживают многоядерные гигантские клетки. Однако, определить тип вируса при помощи данной методики невозможно.
При наличии показаний пациенту могут быть назначены ИФА, ПЦР. На начальных этапах, до появления сыпи, необходимо провести дифференциальную диагностику с невралгией тройничного нерва, плевритом, синдромом острого живота. Если сыпь располагается не по ходу нервов, то необходимо провести дифференциальную диагностику с вирусом простого герпеса, ветряной оспы.
Лечение
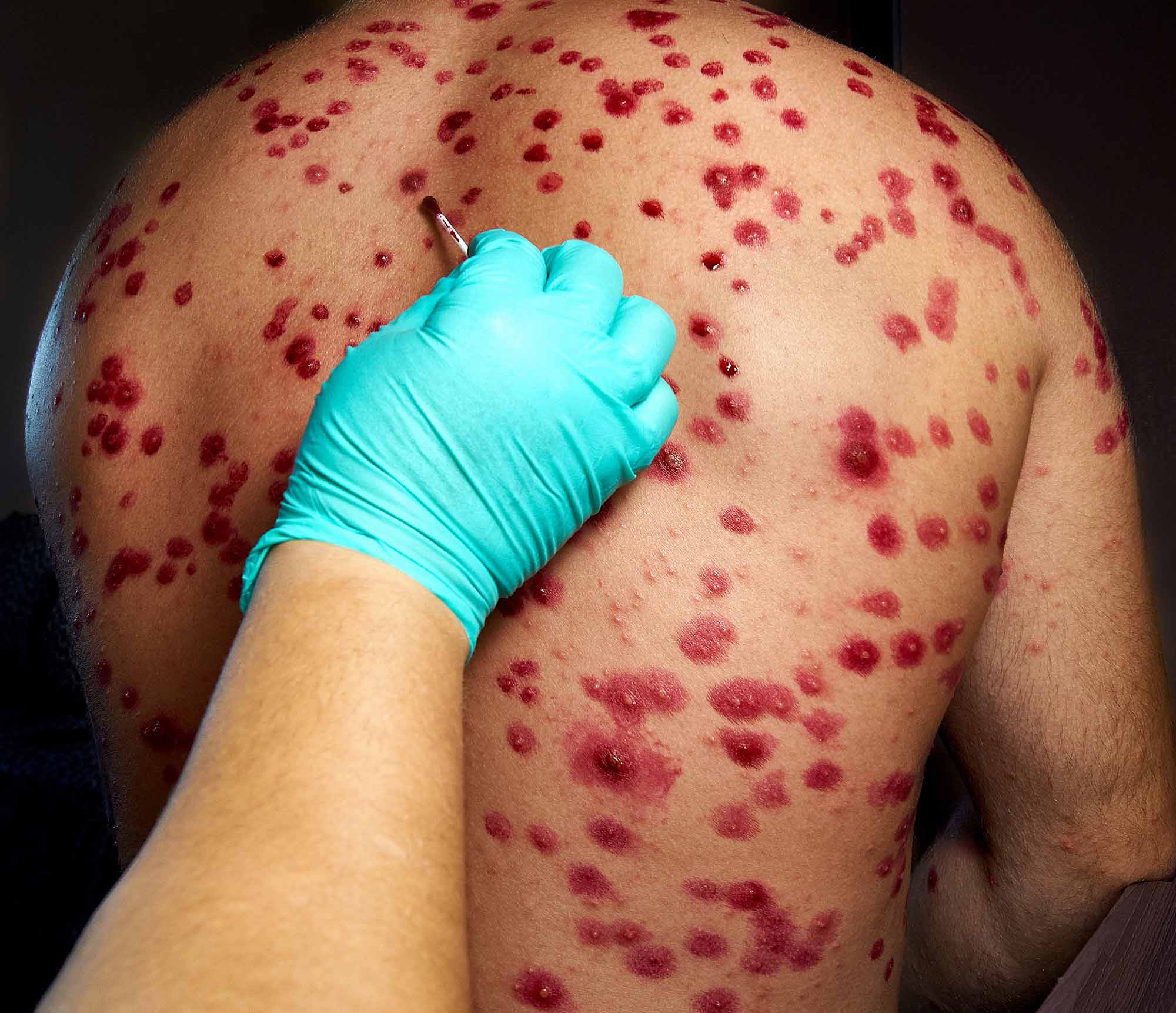
Лечение заболевания комплексное и включает в себя следующие этапы:
- Этиотропная терапия. Направлена непосредственно на причинный фактор. Пациенту назначают
противовирусные препараты, которые подавляют синтез ДНК возбудителя и препятствуют его
размножению. Источник:
Современные подходы к фармакотерапии опоясывающего лишая. Свистунов А.А., Спиридонова Т.И., Бакулев А.Л. Саратовский научно-медицинский журнал. 2008. №2. с.31-33 Такое лечение эффективно на начальных стадиях. Препараты принимают внутрь или вводят внутривенно. Разовая доза таблетированных форм для взрослых людей составляет 800 миллиграммов, курс лечения продолжается 5 дней. Более точную информацию о дозировке, кратности и продолжительности прием дает лечащий врач, индивидуально для каждого пациента. - Патогенетическая терапия. Назначаются препараты, которые тормозят агрегацию тромбоцитов. Курс лечения 5-7 суток. Кроме этого, показан прием мочегонных средств для снятия интоксикации организма и иммуностимуляторов.
- Симптоматическая терапия. Назначается индивидуально, в зависимости от формы и степени тяжести заболевания. Пациенту могут быть назначены анальгетики, общеукрепляющие, жаропонижающие, снотворные, седативные препараты. В ряде случаев может быть назначен прием антидепрессантов. Местно места высыпаний обрабатывают зеленкой, корочки мажут дерматоловой мазью. Неплохой эффект дает физиотерапия (кварц, УФО, лазерная терапия). Если наблюдается присоединение вторичной инфекции, то показан прием антибиотиков.
Прогноз и профилактика
Высыпания обычно исчезают спустя 2-3 недели. Для молодых, в целом здоровых людей прогноз благоприятный. У
людей старшего возраста велика вероятность развития осложнений. В зоне особого риска находятся люди с
активной формой онкологии, которые проходят курс лучевой и химиотерапии. Источник:
Ветряная оспа и опоясывающий лишай: история и перспективы вакцинопрофилактики. Казанова А.С., Лавров В.Ф., Дубоделов Д.В. и др. Эпидемиология и инфекционные болезни. Актуальные вопросы. 2011. № 2. с.36-41 При хроническом течении болезни
симптоматика сохраняется дольше, но в конце концов боль, сыпь и другие клинические признаки исчезают.
При поражении глаз может снизиться острота зрения. Развитие осложнений ухудшает прогноз.
Меры профилактики:
- изоляция больных людей от здоровых (особенно от тех, кто не болел в прошлом ветрянкой);
- избегание любых контактов с больным человеком;
- соблюдение правил личной гигиены (не носить чужую одежду, не пользоваться одним полотенцем с больным и так далее);
- укрепление иммунитета (закаливание, занятия спортом, прогулки на свежем воздухе);
- соблюдение режима труда и отдыха;
- регулярная санация очагов хронической инфекции в организме;
- правильное питание — принимать пищу нужно часто (5-6 раз в день), но небольшими порциями, следует отказаться от фастфуда и другой вредной еды, в рационе должно быть больше свежих фруктов, овощей;
- отказ от вредных привычек;
- своевременное лечение острых вирусных заболеваний и обострений их хронических форм.

Источники статьи:
- Ветряная оспа и опоясывающий лишай — клинические формы инфекции, вызываемой вирусом варицелла-зостер. Гуменюк В.Т., Черниговец Л.Ф., Савченко П.П., Швец В.М. Инфекция и иммунитет. 2012. №1-2. с.99
- Современные подходы к фармакотерапии опоясывающего лишая. Свистунов А.А., Спиридонова Т.И., Бакулев А.Л. Саратовский научно-медицинский журнал. 2008. №2. с.31-33
- Эпидемиологическая и клиническая характеристика опоясывающего лишая. Гузовская Т.С., Чистенко Г.Н., Панкратов В.Г., Гумбар С.А. Проблемы здоровья и экологии. 2008. №3. с.133-137
- Клинико-эпидемиологическая характеристика и вакцинопрофилактика опоясывающего лишая (herpes zoster). Афонина Н.М., Михеева И.В. Терапевтический архив. 2013. №11. с.130-133
- Ветряная оспа и опоясывающий лишай: история и перспективы вакцинопрофилактики. Казанова А.С., Лавров В.Ф., Дубоделов Д.В. и др. Эпидемиология и инфекционные болезни. Актуальные вопросы. 2011. № 2. с.36-41























 93575
93575