Содержание статьи:

Мигренозным инсультом называют острое нарушение кровообращения в мозге, вызванное спазмом сосудов во время приступов мигрени. Клинически заболевание проявляется сильными головными болями, нарушением речи, зрения, чувствительности, двигательной функции. Источник:
Мигренозный инсульт: миф или реальность. Садоха К.А., Евстигнеев В.В., Головко А.М., Кистень О.В. Медицинские новости. 2019. №1. с.12-18
В ходе диагностических мероприятий выявляют связь заболевания с мигренью, исключают другие причины, оценивают неврологический статус пациента. Первоначальный диагноз подтверждают результатами лабораторных и инструментальных исследований. Лечение комплексное, медикаментозное.
Причины
Мигрень — это патологическое состояние организма, течение которого сопровождается длительно непроходящими приступами головной боли. Болевые ощущения часто появляются не сразу, а после специфической ауры и сопровождаются неврологическими нарушениями. Заболевание чаще диагностируют у женщин. Наличие мигрени в разы повышает риск развития инсульта. Основной причиной развития данной тяжелой патологии считается сильный спазм сосудов и нарушение циркуляции крови, возникающее во время приступа.
Патогенез
Во время приступа мигрени происходит чередование спазмов и расширения кровеносных сосудов, питающих мозг. Это связано с патологическим тонусом сосудов позвоночных и задних мозговых артерий, патологическими изменениями в сонной и передней мозговой артерии.
Во время спазма кровь перестает поступать в достаточном количестве в мозг, что приводит к кратковременной ишемии. После снятия спазма кровь вновь поступает в мозг. Со временем патологические изменения в сосудах нарастают, из-за нарушения кровообращения в них могут начать формироваться тромбы. Источник:
Клиническое наблюдение мигренозного инсульта. Савицкая И.Б., Новак В.М., Гончаров Г.В., Бутко Л.В. МНС. 2011. №1-2. с.150-151 Это приводит к тому, что рано или поздно временная ишемия превращается в постоянную, кровь перестает поступать в мозг, возникает ишемический инсульт. Если происходит разрыв сосуда вследствие разрыва аневризмы, то возможно развитие геморрагической формы заболевания, но это случается гораздо реже.

Факторы риска
Существует ряд факторов, которые могут спровоцировать развитие заболевания.
К ним относят:
- длительный бесконтрольный прием оральных контрацептивов — препараты данной группы усиливают головные боли при мигрени и повышают риск образования тромбов;
- курение — никотин оказывает разрушающее действие на сосуды и может стать одной из причин развития инсульта;
- ожирение;
- частые (несколько раз в месяц) приступы мигрени;
- мигрень с аурой (если перед началом приступа пациент испытывает расстройства речи, чувствительности либо наблюдаются иные неврологические расстройства, то это повышает риск возникновения данного вида инсульта);
- наследственная предрасположенность —наличие заболевания у близких родственников повышает риски;
- хронический стресс, нервное перенапряжение.
При наличии у пациента одного или нескольких из вышеперечисленных факторов любой приступ мигрени может перейти в инсульт.
Симптомы
Клинические признаки появляются внезапно. Основным симптомом мигренозного инсульта у женщин и мужчин является сильная односторонняя головная боль. Примерно за час до приступа возникает аура (неврологические расстройства). В ряде случаев аура возникает одновременно с приступом.
Чаще всего пациенты жалуются на нарушение зрения (двоение в глазах, галлюцинации, появление кругов перед глазами и так далее). В ряде случаев нарушается чувствительность. Это проявляется покалыванием и онемением конечностей. Может наблюдаться расстройство речи и двигательной функции.
После поражения мозга возникают очаговые симптомы. Их выраженность зависит от того, какая именно часть мозга поражена. Это может быть нарушение речи, зрения, координации движений, слабость мышц и так далее. Выраженность клинической картины также зависит от степени поражения мозга.
Осложнения
В ряде случаев пациенты переносят инсульт на ногах и даже не знают об этом. Однако, через некоторое время они замечают расстройства, которые не характерны для приступа мигрени. Если вовремя не начать лечение, то в мозге может образоваться обширный участок отмерших тканей. Источник:
Осложнения мигрени. Мигренозный инсульт: анализ клинических случаев. Дубенко О.Е., Гаврюшин А.Ю., Зубков А.В., Екимова С.В., Ковтунов О.В. Международный неврологический журнал. 2020. №6. с.60-66 Это необратимый процесс, который может привести к развитию следующих негативных последствий заболевания:
- нарушение двигательной функции;
- расстройство речи;
- снижения слуха, зрения;
- слабость мышц конечностей.
При поражении обширных участков мозга развиваются тяжелые осложнения, вплоть до летального исхода.
Диагностика

При появлении первых подозрительных признаков необходимо немедленно обратиться к специалисту или вызвать скорую помощь. Доктор проведет опрос пациента, выяснит на что он жалуется, есть ли у него вредные привычки, какие лекарства человек принимает, имеются ли сопутствующие заболевания и так далее.
Затем проводится неврологический осмотр, который позволяет обнаружить признаки инсульта. Для подтверждения первоначального диагноза могут быть использованы следующие методы:
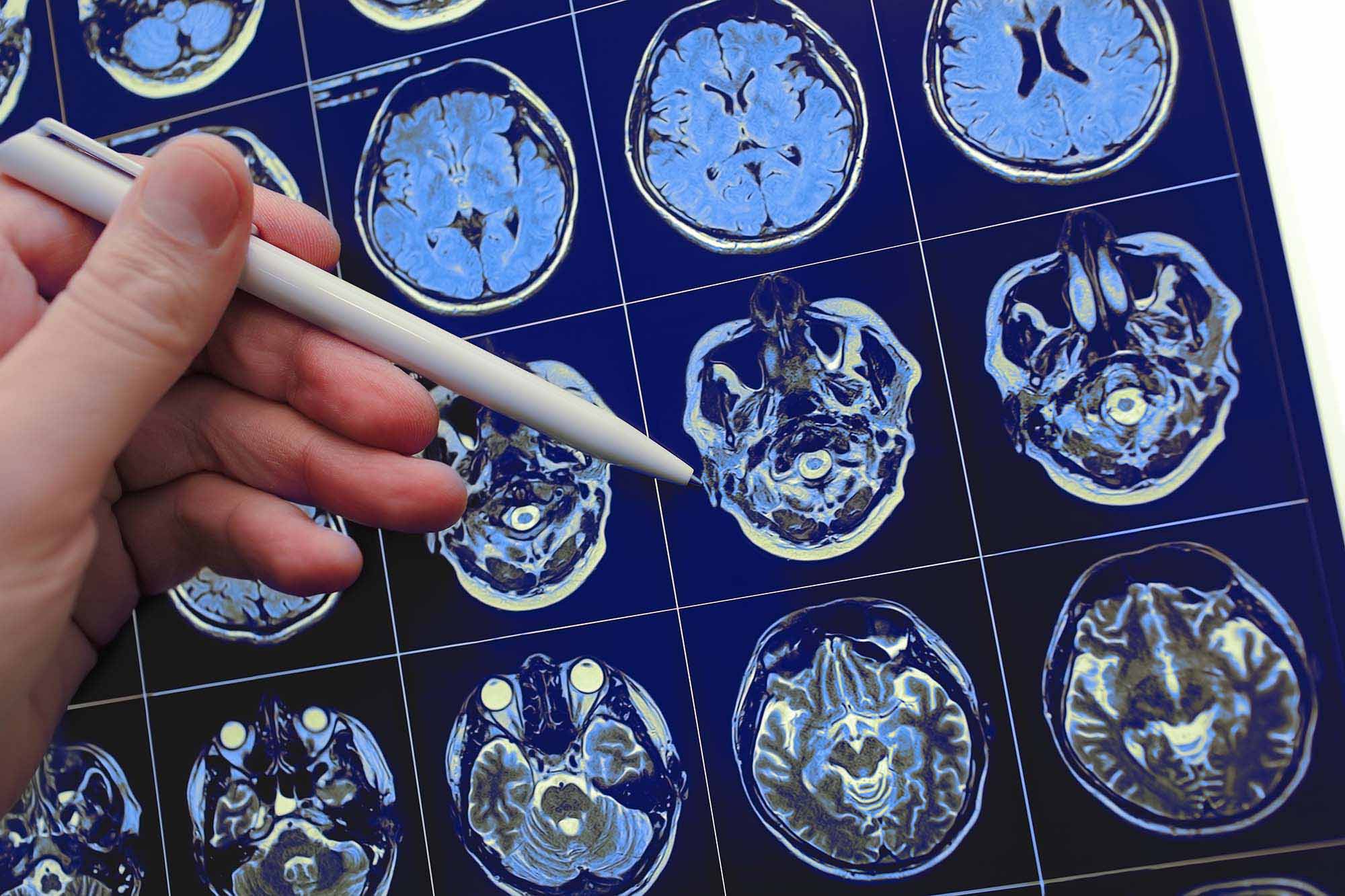
- МРТ мозга — врач получает объемные послойные изображения пораженного органа, на которых видны отмершие участки и другие последствия ишемии, кроме этого, при помощи данной методики можно провести дифференциальную диагностику с другими формами болезни. Источник:
Мигрень - вчера, сегодня, завтра. Современный взгляд на проблему. Саноева М.Ж., Саидвалиев Ф.С. Международный неврологический журнал. 2016. №8. с.72-78; - ультразвуковая допплерография — суть методики заключается в том, что при помощи звуковых волн высокой частоты оценивают состояние сосудов шеи и головы в режиме реального времени, это позволяет обнаружить участки стеноза и тромбоза;
- анализ крови — определяют скорость свертывания и склонность к тромбообразованию, изучают химический и клеточный состав, исключают ряд других заболеваний;
- ангиография — проводится для быстрого обнаружения места закупорки сосуда и проведения срочной терапии.
Лечение
При проявлении первых симптомов необходимо немедленно вызвать скорую помощь. Пациента госпитализируют в неврологический стационар, в отделение интенсивной терапии. Основной целью неотложного лечения является купирование спазма сосуда, улучшение свойств крови, предотвращение дальнейшей ишемии мозга.
Пациенту назначают следующие группы лекарственных препаратов:
- сосудорасширяющие средства — уменьшают спазм пораженного сосуда, который является основной причиной развития ишемии мозга;
- препараты для разжижения крови — препятствуют образованию тромбов, усиливают скорость кровотока, снижают вязкость крови, улучшают кровоснабжение очага поражения;
- препараты для лечения мигрени (антиконвульсанты, триптаны);
- нейропротекторы — повышают сопротивляемость нервных клеток кислородному голоданию, препятствуют их отмиранию Источник:
Мигрень: клиника, диагностика, лечение. Климов Л.В. Доктор.Ру. 2007. №5. с.10-14
Чем раньше начато лечение, тем лучше прогноз и тем выше шансы пациента на восстановление. После купирования острой формы болезни в обязательном порядке проводятся реабилитационные мероприятия. При нарушениях речи проводятся занятия с логопедом. При нарушениях двигательной активности показана ЛФК, рефлексотерапия, сеансы массажа.
Прогноз и профилактика
Данная форма заболевания редко приводит к смерти пациента. Однако, если срочно не оказать медицинскую помощь, возможно развитие целого ряда тяжелых неврологических нарушений. Пациенты, которые перенесли инсульт, должны в обязательном порядке проходить регулярные плановые осмотры у невролога и внимательно следить за своим самочувствием.
Профилактические мероприятия включают в себя:
- Контроль уровня артериального давления. Чаще всего поражение мозга происходит у пациентов с артериальной гипертензией. Рано или поздно может случиться разрыв сосуда, что приводит к кровоизлиянию в мозг и отмиранию окружающих тканей. Поэтому необходимо ежедневно контролировать уровень давления и принимать на постоянной основе препараты для его снижения.
- Правильное питание. Из рациона необходимо исключить фастфуд, жирную, жареную, сладкую, копченую, соленую, маринованную пищу. Еду лучше варить, тушить или готовить на пару. Питание должно быть дробным (5-6 раз в день, небольшими порциями). В рацион рекомендуется включить больше свежих фруктов и овощей. Они являются источником клетчатки, витаминов, микроэлементов, улучшают эластичность сосудов, снижают показатели артериального давления.
- Отказ от вредных привычек.
- Соблюдение режима труда и отдыха.
- Контроль веса. Лишние килограммы приводят к развитию патологий сердца, становятся причиной развития артериальной гипертензии, диабета, что повышает риск развития инсульта.
- Занятия физкультурой. Умеренная физическая активность резко снижает риск развития патологий сердца и сосудов. Особенно полезны ходьба, бег на свежем воздухе, плавание, фитнес. Тренироваться желательно не менее 30 минут в день.
- Контроль уровня холестерина. Большая часть инсультов является следствием сужения просвета сосудов мозга или их полной закупорки холестериновыми бляшками. Чтобы избежать такого развития событий, нужно правильно питаться и периодически проходить обследования.
- Избегание стрессов и нервного перенапряжения. В моменты, когда человек нервничает, в кровь выбрасывается много адреналина. Резко увеличивается концентрация глюкозы, сердце начинает биться сильнее, повышается давление. Сосуды в этот момент испытывают перегрузку, что может привести к их разрыву и развитию инсульта.
- Контроль уровня сахара. Наличие у пациента диабета в разы увеличивает риск развития инсульта. У людей, страдающих этим заболеванием, часто наблюдаются сбои в работе миокарда, возникает лишний вес, стенки сосудов перестают быть эластичными. Из организма выводится вода, что повышает вязкость крови. Все эти факторы могут привести к поражению мозга и развитию инсульта.
- Ежегодное прохождение профилактического обследования. Это поможет выявить возможные патологические изменения на ранней стадии, что существенно облегчит терапию, поможет избежать развития тяжелых осложнений и спасти человеку жизнь.

Источники:
- Мигренозный инсульт: миф или реальность. Садоха К.А., Евстигнеев В.В., Головко А.М., Кистень О.В. Медицинские новости. 2019. №1. с.12-18
- Осложнения мигрени. Мигренозный инсульт: анализ клинических случаев. Дубенко О.Е., Гаврюшин А.Ю., Зубков А.В., Екимова С.В., Ковтунов О.В. Международный неврологический журнал. 2020. №6. с.60-66
- Клиническое наблюдение мигренозного инсульта. Савицкая И.Б., Новак В.М., Гончаров Г.В., Бутко Л.В. МНС. 2011. №1-2. с.150-151
- Мигрень - вчера, сегодня, завтра. Современный взгляд на проблему. Саноева М.Ж., Саидвалиев Ф.С. Международный неврологический журнал. 2016. №8. с.72-78
- Мигрень: клиника, диагностика, лечение. Климов Л.В. Доктор.Ру. 2007. №5. с.10-14







































 100352
100352



































































