Содержание статьи:
- Причины
- Симптомы хронического панкреатита
- Классификация
- Осложнения
- Диагностика
- Обострение хронического панкреатита
- Лечение
- Прогноз, профилактика
Что такое хронический панкреатит?
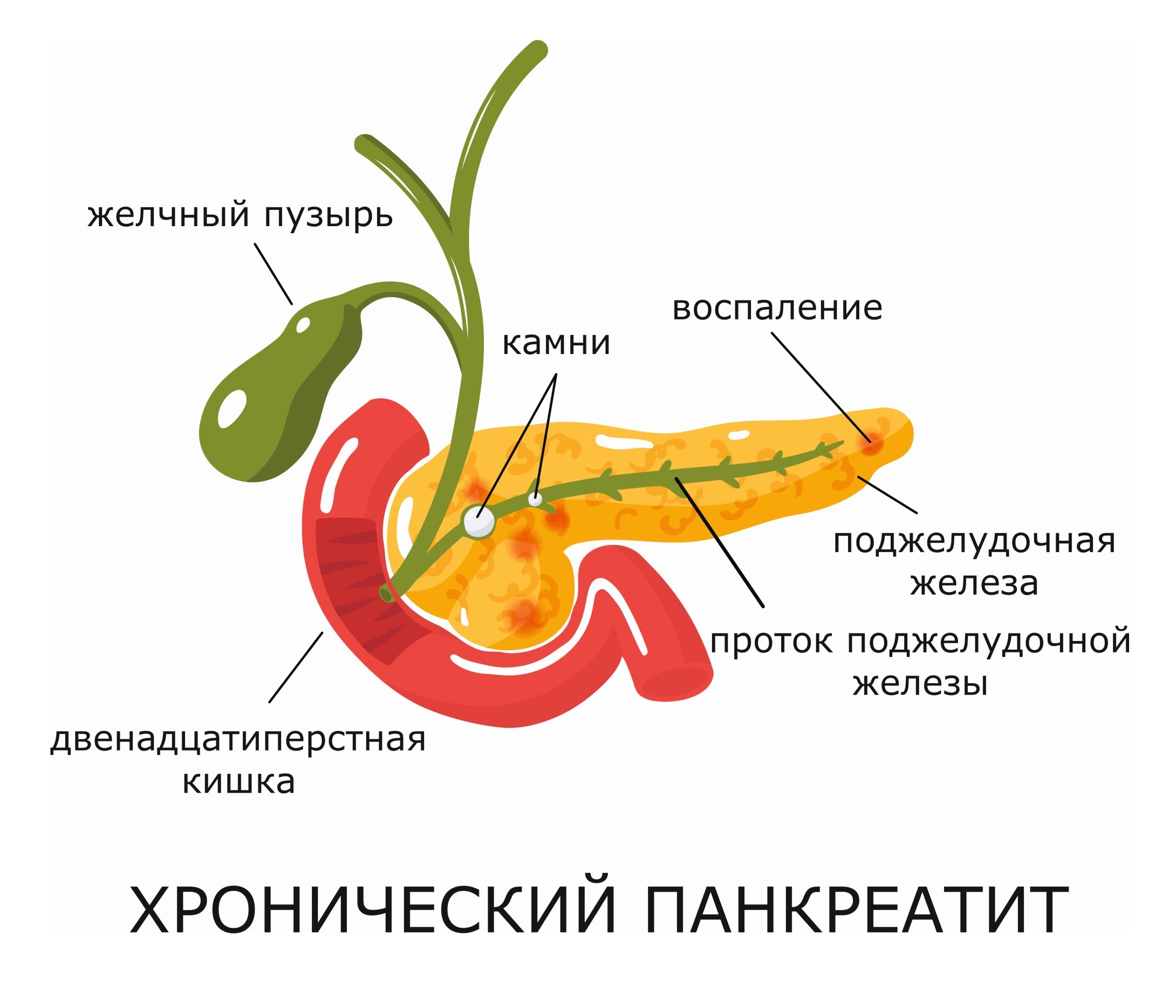
Хронический панкреатит — это прогрессирующее воспаление ПЖ, которое приводит к нарушению ее функций и развитию целого ряда осложнений.
На этапе ремиссии выраженных симптомов нет. При обострениях заболевания наблюдаются боли в эпигастральной области и левом подреберье, тошнота, изжога, рвота, метеоризм, желтушность склер глаз и кожи. Лечение комплексное и включает в себя соблюдение специальной диеты и прием лекарственных препаратов. Если консервативная терапия не дает результатов и болезнь продолжает прогрессировать, представляя опасность для здоровья и жизни пациента, то показано хирургическое вмешательство. Источник:
Хронический панкреатит. Ряскин А.Н., Петров В.Н. Медицинская сестра. 2010. №4. с. 1-3

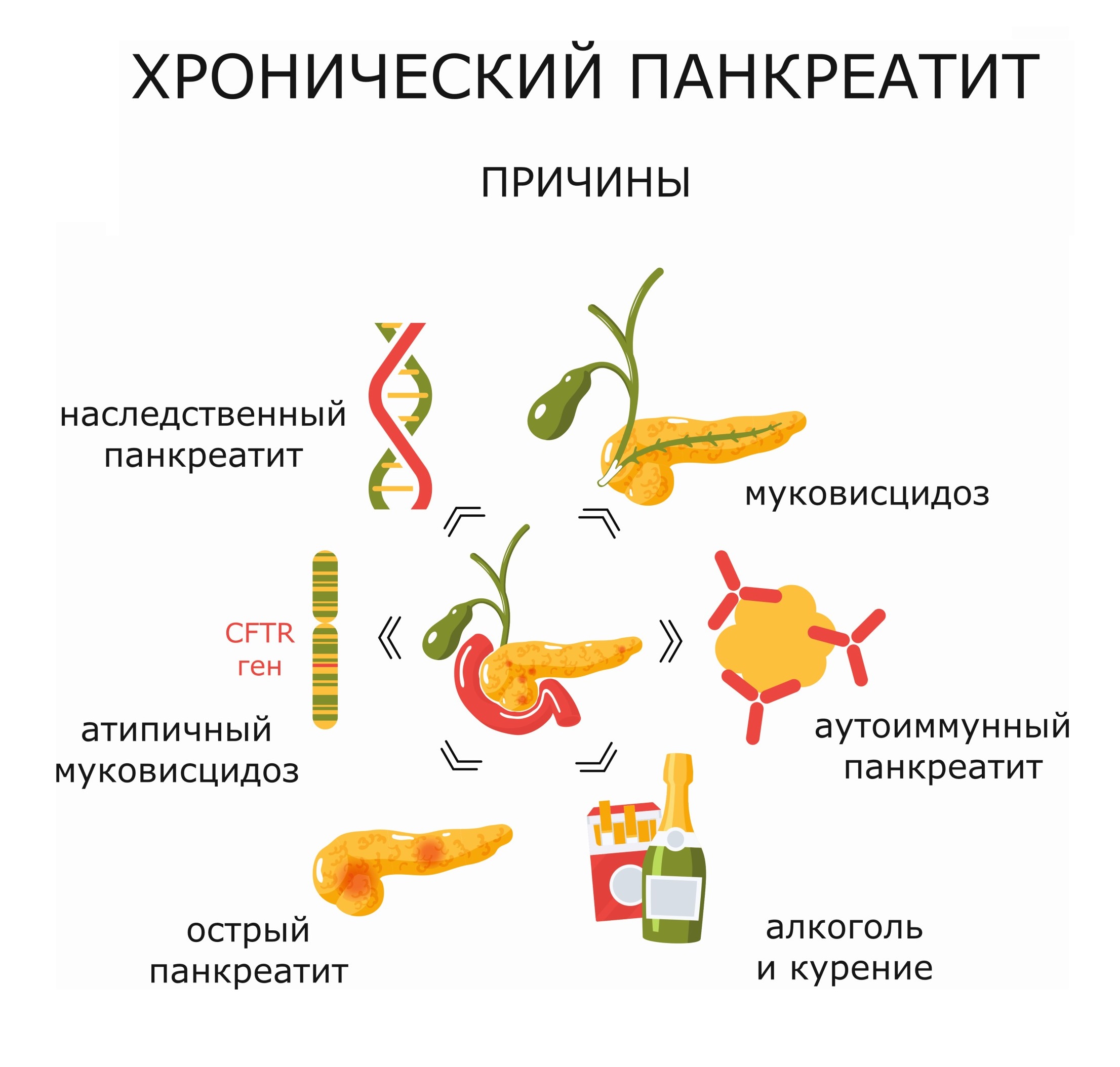
Причины
Основные причины развития заболевания:
- Постоянное злоупотребление алкоголем. Под действием этилового спирта возникает спазм сфинктера, который отвечает за поступление сока ПЖ в 12-перстную кишку. В результате возникают застойные явления. Кроме этого, алкоголь способствует увеличению белков в соке, вырабатываемом железой. Эти белки выпадают в осадок и закупоривают просвет протоков железы. В результате начинается процесс самопереваривания органа, что представляет опасность для здоровья и жизни пациента.
- Бесконтрольный прием некоторых лекарственных препаратов. Приводит к нарушению синтеза ферментов и воспалению железы.
- Желчнокаменная болезнь. Конкременты застревают в выходном протоке железы и препятствуют поступлению сока в органы пищеварения.
- Аутоиммунные патологии. Иммунная система по ошибке начинает атаковать клетки ПЖ, принимая их за опасные для организма чужеродные образования.
- Повышенное содержание кальция в организме.
- Генетические мутации (муковисцидоз, поликистоз). Могут запустить механизм развития хронической формы заболевания.
- Повышенный уровень триглицеридов в крови.
- Врожденные аномалии развития поджелудочной железы. Нарушают отток сока, что приводит к воспалению органа.
- Некоторые инфекционные заболевания. Нарушают работу железы, что приводит к ее воспалению. Источник:
Хронический панкреатит. Новые данные. Масловский Л.В. МС. 2016. №14. с. 32-35
Симптомы хронического панкреатита
Основным клиническим признаком заболевания являются боли в животе, которые могут отдавать в спину. Неприятные ощущения усиливаются после еды. Боли могут быть ноющими, постоянными или приступообразными, нарастающими.
В результате нарушения функции железы начинают плохо вырабатываться пищеварительные ферменты. Клинически это проявляется метеоризмом, тошнотой. Возможно снижение массы тела пациента. Иногда развивается гиповитаминоз, который проявляется сухостью слизистых и кожи, выпадением волос, высыпаниями, ломкостью ногтей.
При данном заболевании выделяют несколько стадий воспалительного процесса:
- Выраженных симптомов нет. Обнаружить проблемы с железой можно только при проведении МРТ или УЗИ.
- Появляются боли в животе. Периодически наблюдаются приступы острого панкреатита. Данная стадия может продолжаться до 5-7 лет.
- Боли в животе усиливаются, начинают отдавать в спину. Нарушается функция железы, снижается синтез не только ферментов, но и гормонов (глюкагон, инсулин).
- Боли в животе постепенно стихают, обострений практически не бывает. Появляются признаки диабета, повышается риск развития онкологических заболеваний железы. Источник:
Этиология хронического панкреатита. Казюлин А. Н. ЭиКГ. 2013. №11. с. 3-6

Классификация
В зависимости от течения выделяют следующие формы заболевания:
- легкая — обострения бывают редко (не чаще 2 раза в год), боли не сильные, легко снимаются при помощи лекарств, функция железы не нарушена, потери веса нет;
- средняя — обострения случаются до 4 раз в год, они длительные, боли сильные, в анализе кала обнаруживают увеличение количества мышечных волокон, жиров, белка, функция железы снижена, начинает уменьшаться масса тела;
- тяжелая — обострения частые (более 5 раз в год), длительные, с сильными, мучительными болями, из-за постоянных поносов происходит сильная потеря веса, вплоть до кахексии, развиваются опасные осложнения (сужение просвета 12-перстной кишки, сахарный диабет).
По периодам:
- обострение;
- нестойкая ремиссия;
- ремиссия. Источник:
К вопросу о классификации хронического панкреатита. Бахтин В.А., Янченко В.А., Прокопьев В.С. Вятский медицинский вестник. 2009. №2-4. с. 4-8
Осложнения
При отсутствии терапии через 10-15 лет после начала болезни воспалительный процесс затихает. У 2/3 пациентов происходит адаптация организма к новым обстоятельствам. У трети больных могут развиться следующие осложнения:
- повышение давления в просвете главного протока железы;
- застой желчи;
- псевдокисты, кисты ПЖ;
- закупорка просвета 12-перстной кишки;
- тромбоз селезеночной и портальной вен;
- инфекционные осложнения, вплоть до сепсиса;
- внутренние кровотечения;
- асцит;
- плеврит;
- гипогликемический криз.
Диагностика
На приеме врач проводит опрос и осмотр пациента, собирает анамнез и ставит предварительный диагноз. После этого, для его подтверждения и проведения дифференциальной диагностики могут быть назначены:
1. Лабораторные исследования:
- общий анализ крови — показывает наличие в организме воспалительного процесса;
- пробы на ферменты — берутся для проведения дифференциальной диагностики;
- копрограмма — выявляют повышенное количество жиров в кале, что может говорить о нарушении функции железы;
- радиоиммунный анализ — показывает повышенную активность трипсина и эластазы.
2. Инструментальные методики:
- УЗИ, МРТ, КТ железы — при помощи данных методик определяют местонахождение, размер и структуру органа, наличие воспалительного процесса и другие патологические изменения;
- эндоскопическая ультрасонография — сочетание эндоскопии и УЗИ, при помощи данной методики можно детально изучить органы пищеварения и ткани железы изнутри.
3. Функциональные пробы со стимуляторами секреции различных ферментов. Проводятся, если необходимо выяснить, как железа справляется с синтезом того или иного конкретного фермента.
Обострение хронического панкреатита
В периоды ремиссии болезнь может никак не проявляться клинически. Но ситуация резко меняется при обострении. Рецидив болезни чаще всего происходит после приема алкоголя (даже небольших доз), а также в результате нарушения режима питания (переедание, употребление фастфуда, жирной, копченой, жареной, острой пищи).
Помимо этого, спровоцировать обострение могут постоянные повышенные физические нагрузки, хронический стресс, бесконтрольный прием некоторых лекарственных препаратов, интоксикация организма.
Обострение проявляется такой клиникой:
- тупые или острые боли в подреберье, которые могут отдавать в спину или под лопатку;
- белый налет на языке;
- понос — в кале содержатся непереваренные частицы пищи, он имеет жирный блеск;
- чувство горечи во рту;
- потеря веса;
- снижение аппетита, тошнота.
Период рецидива болезни может затянуться на несколько недель. Чем лечить панкреатит при обострении? Нужно немедленно обратиться к специалисту для получения адекватной терапии. Самолечение недопустимо и может привести к развитию целого ряда осложнений.
Лечение

Главная роль в терапии заболевания отводится соблюдению специальной диеты. В периоды обострений она жесткая, во время ремиссии ограничения можно ослабить. При тяжелых обострениях пациенту необходимо в течение нескольких дней соблюдать голодную диету. В этот период необходимые питательные вещества доставляются в организм парентерально.
Спустя 3-5 дней можно понемногу возвращаться к нормальному питанию. Прием пищи должен быть дробным (часто, но небольшими порциями). Еда должна быть средней температуры, измельченной, с преобладанием легкоперевариваемых белков. Жиры и кислые продукты нужно полностью исключить из рациона. Также под запретом алкоголь, газировка, консервы, острая пища.
Медикаментозная терапия проводится для снятия диспепсии и болевого синдрома. Чтобы купировать боль, пациенту назначают спазмолитики и анальгетики. Для снижения активности железы показан прием антигистаминных препаратов. Для снижения выработки пищеварительных ферментов и желудочного сока назначают ингибиторы протонной помпы, а также антациды. При нарушениях моторной функции кишечника и спазма сфинктера 12-перстной кишки показан прием прокинетиков.
После снятия обострения пациенту назначают прием ферментов, которые компенсируют гипофункцию железы. При хронической форме заболевания прием препаратов данной группы пожизненный.
Если консервативное лечение не дает результатов и состояние пациента ухудшается, а также при развитии таких осложнений, как флегмона, абсцесс, закупорка протоков ПЖ и желчного пузыря, стеноз сфинктера 12-перстной кишки, кисты показано хирургическое вмешательство. Источник:
Хирургия хронического панкреатита. Прядко А.С. Вестн. хир.. 2014. №5. с. 91-97

Прогноз, профилактика
Если пациент выполняет все рекомендации лечащего врача, правильно питается, соблюдает диету, то болезнь протекает легко, прогноз благоприятный. При постоянном нарушении диеты, злоупотреблении алкоголем, курении, неправильном лечении патологические изменения в тканях железы прогрессируют, что приводит к развитию тяжелых осложнений, которые требуют срочной операции и могут стать причиной смерти пациента. В этом случае прогноз ухудшается.
Чтобы максимально снизить вероятность развития болезни, необходимо соблюдать следующие рекомендации:
- правильно питаться, не переедать, не употреблять фастфуд, жирную, острую пищу, питаться дробно, соблюдать диету;
- отказаться от курения и алкоголя;
- соблюдать питьевой режим;
- не допускать развития ожирения;
- регулярно проводить санацию очагов хронической инфекции в организме;
- соблюдать режим труда и отдыха;
- обеспечивать организм необходимым количеством микроэлементов и витаминов;
- отказаться от малоподвижного образа жизни;
- принимать любые лекарства только по назначению врача, точно соблюдая дозировки и кратность приема;
- своевременно лечить сопутствующие патологии органов пищеварения;
- регулярно проходить диспансеризацию — это поможет выявить возможные проблемы со здоровьем на ранней стадии, что существенно облегчит последующее лечение и улучшит прогноз.
Значительно улучшает качество жизни и продляет ремиссию регулярное санаторно-курортное лечение.

Источники:
- Хронический панкреатит. Ряскин А.Н., Петров В.Н. Медицинская сестра. 2010. №4. с. 1-3
- Хирургия хронического панкреатита. Прядко А.С. Вестн. хир.. 2014. №5. с. 91-97
- Этиология хронического панкреатита. Казюлин А. Н. ЭиКГ. 2013. №11. с. 3-6
- К вопросу о классификации хронического панкреатита. Бахтин В.А., Янченко В.А., Прокопьев В.С. Вятский медицинский вестник. 2009. №2-4. с. 4-8
- Хронический панкреатит. Новые данные. Масловский Л.В. МС. 2016. №14. с. 32-35

























































 181943
181943


































































